Módulo 4 | Aula 1
Enfrentamento da
COVID-19
No contexto dos povos indígenas
Deslize para começar a aula
Módulo 4 - Aula 1
Vigilância da COVID-19 em comunidades indígenas
Nessa aula vamos falar da vigilância da COVID-19 no contexto indígena, sua importância e seus desafios.
Ao final, você será capaz de:
Transmissão e classificação da COVID-19
Os coronavírus são uma grande família de vírus que infectam diferentes espécies de animais, incluindo o homem, camelos, gado, gatos e morcegos. Eles consistem em um núcleo de material genético cercado por um envelope com espículas de proteínas em formato de coroa à microscopia, aspecto que deu origem ao nome coronavírus, em 1965. Os primeiros coronavírus em humanos foram isolados em 1937 e, mais recentemente, foram registrados surtos e epidemias causados pelas variantes conhecidas como SARS-CoV e MERS-CoV, responsáveis pela Síndrome Respiratória Aguda Grave, em 2003, e pela Síndrome Respiratória do Oriente Médio, em 2014, respectivamente.
O novo coronavírus que estamos lidando agora, pela semelhança genética com o coronavírus da SARS-CoV de 2003, recebeu o nome SARS-CoV-2. A doença causada pelo SARS-CoV-2 foi chamada de COVID-19. A sigla vem do inglês - COronaVIrus Desease, do ano de 2019. O coronavírus se dissemina rápido, podendo resultar em muitos casos de doença e hospitalização em um curto período e pode ocorrer em dois cenários:
Essas informações estão no curso Manejo da infecção causada pelo novo coronavírus - Módulo 1.
Classificação dos casos no contexto indígena
Conforme abordamos no Módulo 3, a partir de março, quando o Ministério da Saúde decreta transmissão comunitária em todo território nacional, as equipes de atenção primária à saúde são orientadas a utilizar a abordagem sindrômica, não exigindo mais a identificação do agente etiológico, conforme o Protocolo de Manejo Clínico do Coronavírus (COVID-19) na Atenção Primária - versão 9. Nesse sentido, o foco passa a ser a vigilância da Síndrome Gripal (SG) e Síndrome Respiratória Aguda Grave (SRAG). A Secretaria Especial de Saúde Indígena (SESAI) tem publicado diversos documentos com informações e orientações quanto à vigilância da COVID-19 nos territórios indígenas, que daremos destaque nessa aula.
Planos de Contingência e Orientações
Planos de Contingência e Orientações de Enfrentamento da COVID-19 para a Saúde Indígena.
Portal de Saúde Indígena do Ministério da Saúde - Acesso às Notas, Informativos, Protocolos e Procedimentos disponíveis para download.
- Acesse o repositório aqui.
Com a evolução da COVID-19, os critérios de definição de caso mudaram ao longo dos meses. O documento mais recente, até a elaboração desse curso, é Informe Técnico nº 7 de 10 de agosto de 2020.
Para escutar
O professor Andrey Cardoso da ENSP analisa os critérios operacionais da vigilância da COVID-19 da Nota Técnica nº 7. Ouça o áudio
Andrey Cardoso é pesquisador e professor da ENSP e é membro do GT de Saúde Indígena da Abrasco.
Situação 1
INDÍGENA QUE SAIU DA ALDEIA E QUE RETORNOU
E que apresente:
- Quadro clínico de Síndrome Gripal (SG), com ao menos 2 dos seguintes sinais e sintomas: Febre (mesmo que referida), calafrios, dor de garganta, dor de cabeça, tosse, coriza, distúrbios olfativos ou distúrbios gustativos
OU
- Quadro clínico de SG que apresente sinais e sintomas de SRAG, com:
- Dispneia OU
- Pressão ou dor persistente no tórax OU
- Saturação de O2 < 95% em ar ambiente, OU
- Coloração azulada dos lábios ou rosto (sinais de cianose)
OU
Situação 2
INDÍGENA QUE NÃO SAIU DA ALDEIA E QUE TEVE CONTATO PRÓXIMO COM CASO SUSPEITO OU CONFIRMADO DE COVID-19 NOS ÚLTIMOS 14 DIAS
E que apresente:
- Quadro clínico de Síndrome Gripal (SG), com ao menos 2 dos seguintes sinais e sintomas: Febre (mesmo que referida), calafrios, dor de garganta, dor de cabeça, tosse, coriza, distúrbios olfativos ou distúrbios gustativos, OU
- Quadro clínico de SG que apresente sinais e sintomas de SRAG, com:
- Dispneia OU
- Pressão ou dor persistente no tórax OU
- Saturação de O2 < 95% em ar ambiente OU
- Coloração azulada dos lábios ou rosto (sinais de cianose).
ATENÇÃO: Considerando o momento atual da pandemia, e a vulnerabilidade dos povos indígenas, sugerimos mais adequado considerar suspeito todo caso de SG ou SRAG, independente da mobilidade para fora da aldeia ou contato conhecido com caso suspeito ou confirmado.
Fonte: Adaptação do Informe Técnico nº 7/2020 - SESAI /Ministério da Saúde
- LABORATORIAL: caso suspeito com resultado detectável em RT-qPCR em tempo real, pelo protocolo Charité/Berlim, OU positivo para teste rápido.
- CLÍNICO: Caso de SG ou SRAG associado a anosmia (disfunção olfativa) OU ageusia (disfunção gustatória) aguda sem outra causa pregressa.
- CLÍNICO-EPIDEMIOLÓGICO: caso suspeito com histórico de contato próximo ou domiciliar com caso confirmado laboratorialmente para COVID-19, nos 14 dias anteriores ao aparecimento dos sinais e sintomas, que apresente SG ou SRAG, e para o qual não foi possível realizar a investigação laboratorial específica.
- CLÍNICO-IMAGEM: caso de SG ou SRAG que não foi possível confirmar por critério
laboratorial E que apresente pelo menos uma (1) das seguintes alterações tomográficas:
- OPACIDADE EM VIDRO FOSCO periférico, bilateral, com ou sem consolidação ou linhas intralobulares visíveis (“pavimentação”), OU
- OPACIDADE EM VIDRO FOSCO multifocal de morfologia arredondada com ou sem consolidação ou linhas intralobulares visíveis (“pavimentação”), OU
- SINAL DO HALO REVERSO ou outros achados de pneumonia em organização (observados posteriormente na doença).
ATENÇÃO: Considerando as características e limitações do teste rápido sorológico, o resultado negativo desse exame não necessariamente descarta o caso.
Fonte: Adaptação do Informe Técnico nº 7/2020 - SESAI /Ministério da Saúde
- Caso que se enquadre na definição de suspeito E apresente resultado laboratorial negativo para SARS-CoV2 OU confirmação laboratorial para outro agente etiológico.
ATENÇÃO: Apesar do critério laboratorial ser considerado o padrão ouro, seu resultado negativo, que pode ocorrer em algumas situações específicas, bem como a indisponibilidade do teste laboratorial não devem embasar de forma isolada a decisão de excluir um caso suspeito, devendo ser levados em consideração para essa decisão os demais critérios de confirmação previstos no Informe Técnico 7 da SESAI. Ou seja, sugerimos não descartar a confirmação diagnóstica por outros dos critérios atuais, sejam eles o clínico, clínico-epidemiológico, clínico-imagem e laboratorial. Não considerar o resultado de teste sorológico rápido para descarte. Ademais, deve-se assumir a possibilidade de codetecção de mais de um vírus, portanto a confirmação por outro agente etiológico também não deveria descartar a possibilidade da COVID-19.
Fonte: Adaptação do Informe Técnico nº 7/2020 - SESAI /Ministério da Saúde
- Diante do aumento de registros na base de dados do e-SUS VE, serão classificados como excluídos aqueles que apresentarem duplicidade OU que não se enquadram em uma das definições de caso acima.
ATENÇÃO: Consideramos que os profissionais de saúde não devem considerar relevante para a exclusão de casos o aumento de registros nos sistemas de informação. No momento atual da pandemia, a ampla busca e detecção de casos é fundamental para controle da disseminação do Sars-Cov-2, tomada das medidas preventivas e monitoramento clínico.
Fonte: Adaptação do Informe Técnico nº 7/2020 - SESAI /Ministério da Saúde
Diante das últimas evidências compartilhadas pela OMS e países afetados, o Ministério da Saúde define que são curados:
- Casos em isolamento domiciliar: casos confirmados que passaram por 10 dias em isolamento domiciliar, a contar da data de início dos sintomas E que estão assintomáticos há 24h, sem uso de antitérmicos e com melhoras de sintomas respiratórios, após avaliação por médico ou enfermeiro.
- Casos em internação hospitalar: diante da avaliação médica.
- Indivíduos assintomáticos confirmados laboratorialmente para COVID-19 (resultado detectável pelo método RT-qPCR, ou teste rápido para detecção de antígeno para SARS-CoV-2), deve-se manter em isolamento, suspendendo-o após 14 dias da data de coleta da amostra, desde que se mantenha assintomático durante o período de isolamento.
ATENÇÃO: Diante da vulnerabilidade dos povos indígenas, e indicação da ANVISA que os critérios podem ser mais rigorosos diante do contexto local, recomendamos que a suspensão do isolamento domiciliar deve ser feita após 14 dias E após 72 horas de REMISSÃO dos sintomas.
Fonte: Adaptação do Informe Técnico nº 7/2020 - SESAI /Ministério da Saúde
As EMSI devem monitorar num intervalo de 48 horas todos os casos sintomáticos suspeitos ou confirmados, e a cada 24 horas, aqueles que apresentem fatores de risco para complicação. Deve-se registrar o desfecho de todos os casos notificados.

ATENÇÃO: este é o fluxograma alternativo, seguindo critérios do Protocolo de Manejo Clínico do Coronavírus (COVID-19) na Atenção Primária - versão 9 e do Guia de Vigilância Epidemiológica, que consideramos que fortalece as medidas de vigilância no contexto indígena
Monitoramento dos contatos próximos
Considerando a importância que, após a detecção de um caso suspeito ou confirmado, se proceda a busca ativa dos contatos, deve-se atentar para as seguintes definições:
Fonte: Adaptado de Informe Técnico n0 7/2020 - SESAI / Ministério da Saúde
ATENÇÃO: Consideramos que no contexto indígena, deve-se ampliar o rigor das recomendações com vistas a minimizar os riscos de transmissão do SARS-CoV-2, tais como manter distanciamento mínimo de 2 metros, e considerar que a definição de contato domiciliar em alguns contextos particulares, deve incluir as pessoas que residam em uma mesma habitação coletiva, ou até mesmo todos os moradores de uma aldeia, quando for o caso de comunidades indígenas pequenas e com grande convívio coletivo.
Recomendamos que se deve monitorar os contatos próximos quanto a sinais e sintomas num período de 14 dias, nos quais devem permanecer em isolamento.
Como orientar indivíduos identificados como contatos
Recomenda-se que cada indivíduo identificado como contato deva receber informações, sobre:
Para a tomada de decisão clínica, é fundamental considerar os cenários epidemiológicos de transmissão.
Cada um dos dois cenários tem orientações de conduta específicas, a depender da capacidade local para executar as ações de vigilância e monitoramento, devendo ser adotada a abordagem sindrômica em todas as situações, ou seja, avaliação clínica da Síndrome Gripal (SG) e da Síndrome Respiratória Aguda Grave (SRAG). Confira no quadro.
Recomendações sugeridas para as ações de vigilância das EMSI, de acordo com o cenário encontrado
-
Ausência de transmissão da
COVID-19 na aldeia
Cenários de transmissão do Protocolo de Manejo Clínico da Infecção pelo Novo Coronavírus (COVID-19) na Atenção Primária à Saúde, adaptados às particularidades da saúde indígena.
Fonte: Adaptação do Informe Técnico nº 7/2020 - SESAI /Ministério da Saúde
-
Transmissão local ou sustetada da
COVID-19 na aldeia
Sugere-se que todos os contatos próximos sejam identificados rapidamente, avaliados por uma equipe de saúde, testados, isolados e monitorados por até 14 dias.
Cenários de transmissão do Protocolo de Manejo Clínico da Infecção pelo Novo Coronavírus (COVID-19) na Atenção Primária à Saúde, adaptados às particularidades da saúde indígena.
Fonte: Adaptação do Informe Técnico nº 7/2020 - SESAI /Ministério da Saúde
ATENÇÃO: Consideramos que no contexto indígena, deve-se ampliar a rigorosidade dos critérios, tais como recomendar distanciamento mínimo de 2 metros, e que a suspensão do isolamento domiciliar deve ser feita após 14 dias E após 72 horas de REMISSÃO dos sintomas. Também consideramos fundamental a articulação das estratégias de busca ativa de contatos. Fizemos a junção das orientações para os cenários de Transmissão local ou sustentada pois as condutas a serem seguidas são as mesmas.
Estratégias para otimizar a Vigilância da COVID-19
A vigilância e a informação em saúde são estratégicas ao monitoramento da situação de saúde e da pandemia, sendo ainda fundamentais para a tomada de decisão oportuna. Portanto, deve-se investir na qualificação e agilidade da informação. As EMSI devem ser treinadas para realizar a vigilância, priorizando a participação dos Agentes de Saúde Indígena, Saneamento e Saúde Bucal, e outros membros da comunidade, para detectar precocemente casos suspeitos e monitorar a evolução dos casos.
A organização da vigilância deve priorizar a busca ativa de casos suspeitos baseada em critérios clínicos (Síndrome Gripal e SRAG), desde que não haja impedimento de ordem sociocultural (como isolamento voluntário) ou se avalie que a busca ativa poderá impor risco adicional de introdução do vírus na comunidade. Entende-se que se deve privilegiar a participação comunitária na vigilância, sobretudo onde é recomendada a restrição de entrada de pessoas e equipes.
Outra estratégia fundamental é o rastreamento de contatos de casos suspeitos e/ou confirmados, nas primeiras 48 horas após a notificação do caso. É possível que um contato esteja infectado e seja assintomático ou pré-sintomático, podendo transmitir a infecção para outras pessoas.A vigilância deve ser preferencialmente ativa (quando a situação epidemiológica e geográfica permitir, inclusive utilizando estratégias de monitoramento remoto por rádio, telefone ou internet) e priorizar caso sintomáticos e seus contatos. (linha abaixo) Recomendamos que o rastreamento de contatos com o exame RT-PCR não se restrinja aos contatos de casos confirmados laboratorialmente, mas se aplique a todos os contatos de casos confirmados por qualquer critério (clínico-epidemiológico, clínico-imagem, clínico). Sem esse rastreamento, a probabilidade de interrupção da cadeia de transmissão é menor, o que aumenta o risco de surtos em comunidades indígenas.
No vídeo, o professor Andrey Cardoso fala sobre a vigilância comunitária e a busca ativa como forma de otimizar as estratégias de vigilância no contexto indígena.
Ações coordenadas
Para ser efetivo, o rastreamento de contatos deve ser precedido de ações de comunicação que visem aumentar o engajamento da população no enfrentamento da COVID-19.
A comunidade deve estar bem informada sobre o que é o rastreamento de contatos, seus objetivos e importância de sua participação para ajudar na diminuição da propagação da COVID-19 na comunidade.
Também devem estar bem informadas sobre a importância de seguir as orientações da equipe de monitoramento, se dirigindo a um serviço de saúde quando orientado, mantendo ações de prevenção (etiqueta respiratória, distanciamento físico e uso de máscaras) e isolamento pelo período adequado.
Também se deve proceder a investigação dos casos de Síndrome Respiratória Aguda Grave (SRAG) não hospitalizados e óbito na comunidade, para a melhor compreensão da pandemia e adoção de medidas pertinentes para evitá-los. Todos os esforços devem ser empreendidos para confirmar laboratorialmente as formas graves de doença.
Deve-se buscar, em todas as situações, a maior redução possível da mobilidade de pessoas na comunidade, entre casas e famílias, e sobretudo entre aldeias.
Os casos de Síndrome Gripal (SG) e de Síndrome Respiratória Aguda Grave (SRAG) que não se encaixem nos critérios de clínico-epidemiológico de definição de COVID-19, deverão ser registrados de acordo com o preconizado no Protocolo de Vigilância da Influenza. O ambiente de notificação é o Notifica SUS e está acessível no endereço http://notifica.saude.gov.br
Diagnóstico laboratorial
Cada DSEI deve estabelecer um fluxo bastante claro de testagem, incluindo fases da doença em que se deve realizar a coleta, tipo de diagnóstico laboratorial recomendado, necessidade de retestagem, e testagem de contatos assintomáticos de casos confirmados.
Os resultados dos testes devem ser interpretados por profissionais treinados e mesmo em caso de resultado negativo, deve-se considerar a possibilidade de confirmação por outros critérios, como o clínico, clínico-epidemiológico e clínico-imagem.
A indisponibilidade de teste não é impedimento para a tomada de decisão sobre medidas de proteção individual e coletivas, que devem ser apoiadas, neste caso, em critérios clínicos e epidemiológicos.
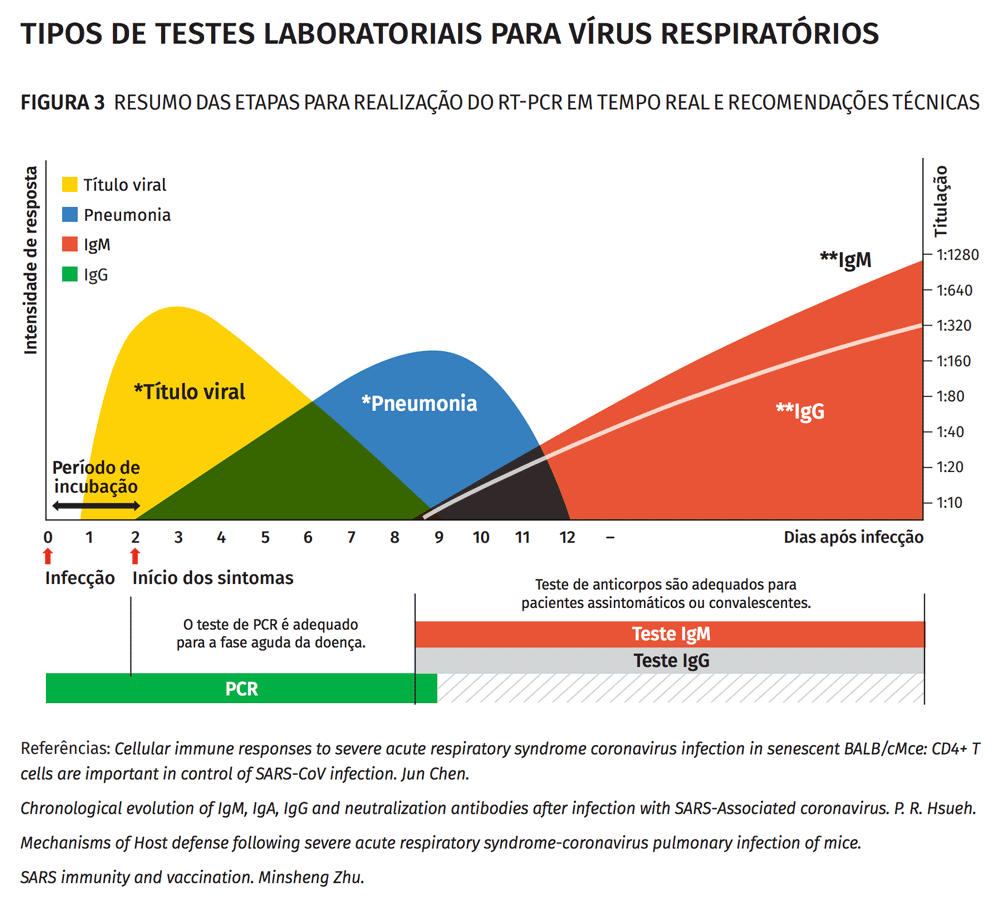
O teste RT-PCR, por meio da coleta de swab nasofaríngeo, é considerado o padrão-ouro no diagnóstico da infecção viral, dessa forma, deve ser prioritário o seu uso para diagnóstico laboratorial. Diante da possibilidade de desconforto da técnica de coleta dos swabs nasofaríngeos, falta de insumos ou recusa do uso do swab, tem-se discutido a viabilidade do diagnóstico RT- PCR da amostra de saliva. O RT-PCR é o teste laboratorial indicado para o diagnóstico de pacientes sintomáticos na fase aguda da doença (preferencialmente, entre o 3º e 7º dia da doença).
A indisponibilidade de teste não é impedimento para a tomada de decisão sobre medidas de proteção individual e coletivas, que devem ser apoiadas, neste caso, em critérios clínicos e epidemiológicos.
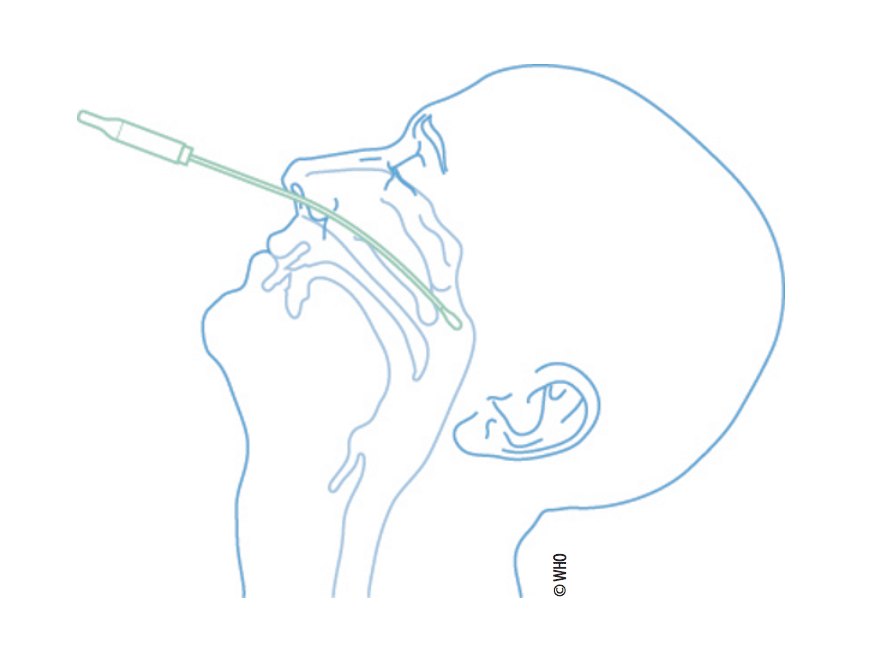
Swab nasal
A coleta de amostra respiratória para esses exames deve ser feita por “swab” nasal (narinas direita e esquerda) e “swab” de orofaringe.
Veja como fazer na aula Manejo clínico: atenção especializada do Curso Manejo da infecção causada pelo novo coronavírus
Fonte: Cuidados Clínicos de Infecções Respiratórias Agudas Graves Tool kit (Clinical care of severe acute respiratory infections – Tool kit - OMS)
Os testes rápidos sorológicos (IgM e IgG) não identificam a presença do vírus, mas dos anticorpos contra ele. Nesse tipo de exame, pode ocorrer proporção elevada de resultados falsos-positivos, sendo sua performance dependente do momento da doença em que a coleta do exame é realizada, da prevalência da doença na comunidade, entre outros aspectos. Os testes rápidos sorológicos podem ser úteis para estimar a soroprevalência de anticorpos na comunidade e acompanhar a evolução da infecção na população, mas não são indicados para o diagnóstico individual e nem para conclusões acerca da situação de imunidade individual (se o anticorpo é neutralizante) e de sua duração. Por isso, mesmo que o resultado desse teste seja positivo, o paciente deve ser orientado a continuar com as medidas de proteção. A aplicação desse teste deve ocorrer a partir do 8º (oitavo) dia do início dos sintomas, de forma que se pode considerar que é um exame de detecção tardia. Ademais, o Ministério da Saúde alerta que a “ausência de padronização dos kits, os diferentes antígenos e métodos utilizados para a detecção dos anticorpos, bem como o desenho dos estudos de avaliação do desempenho diagnóstico dos testes, resultam em heterogeneidade nos valores de sensibilidade, especificidade”.
O Teste rápido de Antígeno tem se aprimorado e os últimos relatórios da OMS indicam que o mesmo atende requisitos de desempenho de ≥80% de sensibilidade e ≥97% da especificidade em comparação com um ensaio de referência RT-PCR, e pode ser uma boa alternativa onde o RT-PCR não está disponível, como em áreas remotas. Os resultados positivos do Teste de Antígeno de múltiplos suspeitos são altamente sugestivos de um surto do COVID-19 e permitirão uma implementação precoce de medidas de controle de infecção. No entanto, sempre que possível, todas as amostras que dão resultados positivos do Teste de Antígeno devem ser transportadas para laboratórios com a capacidade de realização de teste RT-PCR para confirmação. Podem ser utilizados para diagnóstico na fase aguda da doença (janela do 2º ao 7º dia após início dos sintomas), mas o Ministério da Saúde o indica quando da indisponibilidade dos testes moleculares ou quando este for negativo (ex.: coleta inapropriada ou fora da fase aguda da doença).

Fonte: Adaptação do Informe Técnico nº 7/2020 - SESAI /Ministério da Saúde
Recomenda-se a testagem de outros vírus respiratórios, em especial o Influenza, e RSV em crianças, entre outros, a fim de realizar diagnóstico diferencial, particularmente onde ainda não houve confirmação de circulação do SARS-CoV-2.
Vigilância da COVID-19 no trânsito dos Trabalhadores do SASI-SUS
Diante da necessidade de manutenção das atividades de rotina e da vigilância e assistência à COVID-19, é fundamental a continuidade da entrada de trabalhadores do SASI-SUS nos territórios indígenas. Na aula 1 do Módulo 3, destacamos várias medidas para o monitoramento clínico, testagem e afastamento dos trabalhadores. Destacamos que em 13 de agosto foi divulgado o documento “PROTOCOLO SANITÁRIO DE ENTRADA EM TERRITÓRIOS INDÍGENAS” da Sesai, do qual destacamos as seguintes orientações:
ATENÇÃO: Diante da vulnerabilidade dos povos indígenas, e indicação da ANVISA que os critérios podem ser mais rigorosos diante do contexto local, recomendamos que a suspensão do isolamento domiciliar deve ser feita após 14 dias E após 72 horas de REMISSÃO dos sintomas.
Desafios da vigilância e monitoramento da COVID-19 no contexto indígena
Considerando os panoramas internacional e nacional, a chegada da pandemia da COVID-19 nos povos e territórios indígenas no Brasil gerou extrema preocupação. Considerando as vulnerabilidades dessa população, as estratégias de enfrentamento e a aplicação dos conceitos epidemiológicos de isolamento e quarentena devem ser necessariamente pensadas para cada contexto, sendo sugerido maior rigor nos critérios e medidas a serem adotados nesses contextos.
No caso de populações residentes em áreas remotas e isoladas, as autoridades e as comunidades devem limitar ao máximo a entrada e saída de pessoas das Terras Indígenas, evitar a entrada de pessoas infectadas com o Sars-CoV-2 nas áreas, por meio de testes laboratoriais, e fazer isolamento de indígenas em trânsito, tanto dos assintomáticos não testados por 7 dias, ou de indígenas sintomáticos com suspeita ou doença confirmada por 14 dias, antes de retornarem para suas áreas. Idealmente, deveria haver teste laboratorial, preferencialmente de RT-PCR ou teste de antígeno, para todos indígenas que retornem às suas áreas.
No caso das aldeias com maior proximidade e contato com os centros urbanos, as estratégias podem ser ainda mais desafiadoras, e se assemelham às condições vivenciadas por comunidades das periferias das grandes cidades brasileiras. Diante da impossibilidade de realizar o isolamento e quarentena, uma alternativa possível é promover isolamento em espaços específicos nas aldeias ou fora delas, como escolas, além da distribuição ampla de kits de prevenção individuais - com máscaras, sabão, luvas, utensílios de uso pessoal - e o que mais for necessário.
Em ambas as situações, deve-se ressaltar a importância das ações de Segurança Alimentar e de apoio para o acesso aos Auxílios Emergenciais, visando minimizar as necessidades de deslocamentos aos centros urbanos, e por conseguinte diminuindo os riscos de exposição. Veja mais sobre esse assunto na aula Aspectos históricos e as multivulnerabilidades dos povos indígenas.
A partir dos dados disponibilizados pela SESAI, foi observado, nos primeiros 6 meses de pandemia no país, alguns desafios na vigilância da COVID-19 evidenciados pelo baixo número de casos suspeitos nos DSEI, a despeito da frequência crescente de casos confirmados em algumas localidades, algo sugestivo de problemas de vigilância. Um problema adicional é o possível atraso na atualização de critérios de confirmação de caso e sua efetiva adoção pelo nível local, bem como os desafios para implementação da testagem laboratorial para confirmação de casos. Nesse sentido, a priorização de testes rápidos sorológicos para confirmação individual de casos não é a estratégia recomendada. Cabe reforçar que o padrão ouro para teste laboratorial para diagnóstico individual de COVID-19 é o RT-PCR, o que exige providências no sentido de qualificar trabalhadores e estabelecer fluxos e logística para sua execução. Destaca-se a importância da busca ativa de casos e seus contatos com base na vigilância sindrômica, para a antecipação das medidas de isolamento e monitoramento de casos, minimizando assim os impactos da COVID-19.
No contexto indígena, consideramos que os critérios e definições indicados nos Informes Técnicos da Sesai podem ser mais rigorosos, aumentando a sensibilidade dos critérios de suspeita de COVID-19, como por exemplo, definindo que a presença de apenas um sinal ou sintoma componente da definição de Síndrome Gripal já seja suficiente para considerar este caso como suspeito e proceder sua investigação laboratorial. Esse procedimento aumenta a probabilidade de detectar precocemente a circulação viral em locais em que ela ainda não foi confirmada. Por isso, também indicamos ao longo do conteúdo diversas recomendações adicionais às orientações oficiais - como a suspensão do isolamento domiciliar deve ser feita após 14 dias E após 72 horas de REMISSÃO dos sintomas.
Nas ações de atenção primária para o controle da pandemia nas comunidades, torna-se fundamental o treinamento das Equipes Multidisciplinares de Saúde Indígena para realização de vigilância ativa da Síndrome Gripal e Síndrome Respiratória Aguda Grave, por meio de visitas domiciliares regulares e verificação de sinais e sintomas e testagem quando indicado, disseminação junto aos moradores de informações qualificadas e culturalmente adequadas sobre formas de prevenção individual, isolamento domiciliar, alerta sobre aglomerações, como reuniões, cultos, etc., e medidas de controle e prevenção da disseminação do vírus nas unidades de saúde. Esses temas foram abordados no Módulo 3 deste curso. Se precisar relembrar, acesse o Módulo.
Para escutar
Para encerrar, o professor Andrey Cardoso fala dos desafios e limitações da vigilância da Covid-19 no contexto dos povos indígenas.
Chegamos ao final da aula
Chegamos ao final da aula. Nela, você viu os modos de transmissão do novo coronavírus; conheceu a classificação dos casos de COVID-19 em povos indígenas; as estratégias de monitoramento para casos suspeitos, confirmados e contatos da COVID-19 no contexto indígena; e os protocolos de vigilância da COVID-19 na entrada em território indígena dos trabalhadores do SASI-SUS.
Na próxima aula, você vai ver os procedimentos para notificação de casos e a importância dos dados atualizados.