Aula 4
Resistência aos antimicrobianos e a abordagem Uma Só Saúde
Objetivos de aprendizagem da aula:
- Entender o que é e como ocorre a resistência antimicrobiana
Resistência aos antimicrobianos
Os antimicrobianos são medicamentos utilizados para tratar infecções/doenças causadas por microrganismos como bactérias, fungos, vírus e parasitas. Esses medicamentos são utilizados tanto em humanos, quanto em animais e são essenciais para preservar a saúde, bem como podem ser utilizados para controle microbiológico em processos de produção agroalimentares.
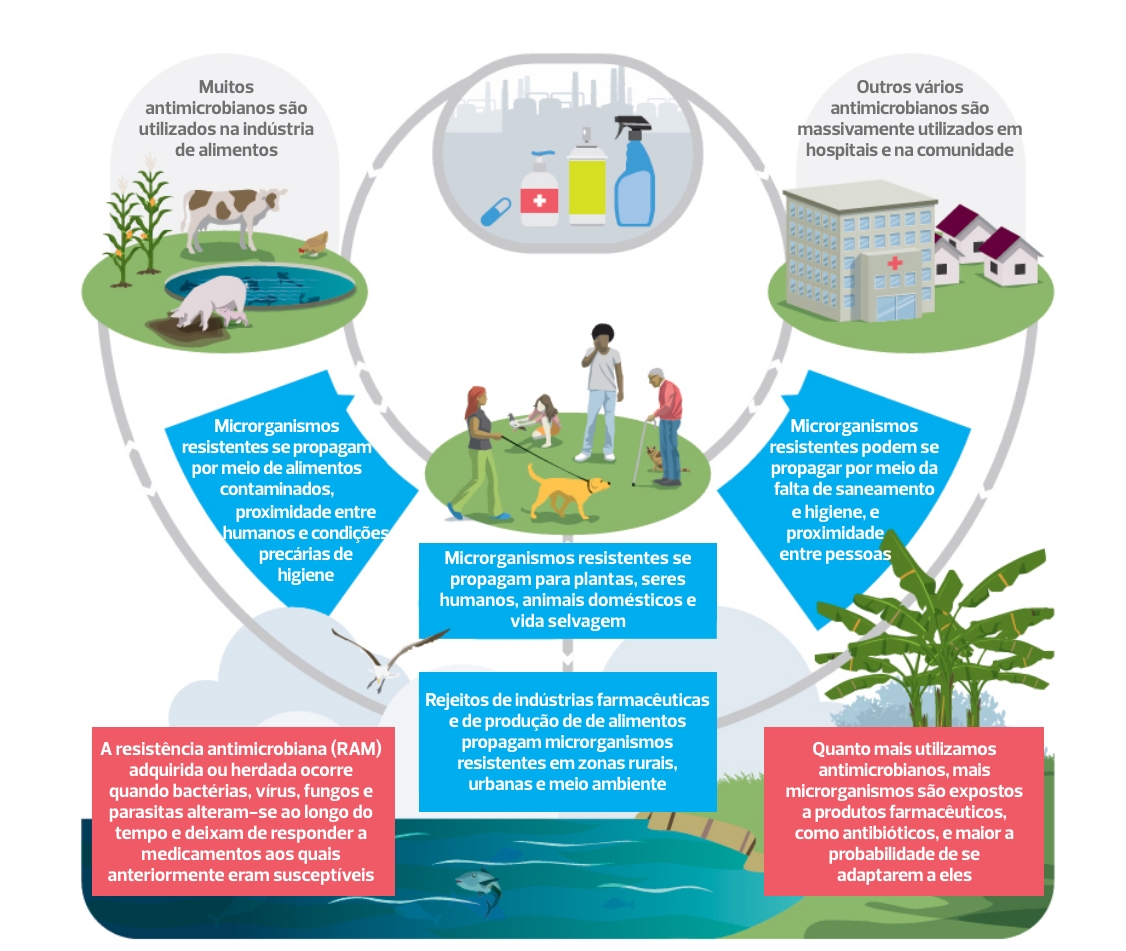
Quando esses microrganismos tornam-se resistentes aos medicamentos utilizados para seu tratamento (como por exemplo os antibióticos, antifúngicos e outros), é o que chamamos de resistência aos antimicrobianos (RAM). A resistência antimicrobiana é um problema de saúde pública, influenciado pelo uso antrópico inadequado de medicamentos antimicrobianos. Bactérias, fungos e parasitas deixam de responder a medicamentos aos quais anteriormente eram susceptíveis, devido a uma seleção de genes resistentes entre essas populações de microrganismos.
Essa resistência pode ter como consequência o comprometimento da eficácia da prevenção e dos tratamentos; alta mortalidade; aumento do risco de propagação dos patógenos resistentes; e aumento no custo da assistência médica.
A RAM representa uma ameaça sanitária global crescente, que deve ser abordada com urgência no âmbito dos setores da saúde pública, da agropecuária e sanidade animal, e do meio ambiente.
Há outros fatores de estresse, como a presença de metais pesados e diversos poluentes, que criam condições favoráveis para o desenvolvimento de micróbios resistentes. Isso pode acontecer no trato digestivo de humanos e animais ou em meios ambientais (água, esgoto, solo e ar).
Microrganismos resistentes podem ser transmitidos aos seres humanos, aos animais de maneira geral, incluindo àqueles destinados ao consumo humano, às plantas, mesmo em ambientes selvagens devido às interconexões complexas na natureza. Na prática, isso se reflete em situações como: aumento de pragas em lavouras e danos à colheita de alimentos; contaminação de animais para consumo humano (gado, aves, suínos etc.) proliferação de diversas doenças, entre outros problemas. Assim, é possível compreender como questões de saúde influenciam o desenvolvimento econômico e social.
Como a resistência antimicrobiana pode se propagar
No passado, as infecções resistentes estavam associadas, de forma predominante, a hospitais, espaços e instituições de cuidado. Contudo, ao longo da última década, também foram observadas infecções resistentes em nível comunitário.
Mas como o conceito de Uma Só Saúde se relaciona aos antimicrobianos e à resistência antimicrobiana?
A resistência antimicrobiana (RAM, em português; ou AMR, em inglês) é um assunto que envolve diversos aspectos que permeiam a saúde animal, humana e ambiental. Por isso, deve ser abordado dentro da perspectiva de Uma Só Saúde. É preciso ter em mente que a resistência antimicrobiana está associada não somente ao uso indevido, indiscriminado e excessivo de medicamentos antimicrobianos para tratamento em animais, seres humanos e plantas. Ela está associada, também, à utilização de antimicrobianos quando estes são empregados com o objetivo de acelerar o crescimento intensivo de rebanhos de animais e à sua ampla utilização na indústria, na descontaminação de máquinas, ferramentas e equipamentos, por exemplo.
Todos esses usos geram resíduos (diretos e indiretos), em embalagens e subprodutos que, quando descartados, afetam a saúde ambiental. Como interferem na flora microbiana natural, podem alterar o equilíbrio ecológico do meio ambiente.
Com isso, destacamos o impacto nos sistemas de saúde, pois infecções por microrganismos resistentes geram maior custo no tratamento dos pacientes. Consequentemente, há reflexos no sistema previdenciário, provocados pelo afastamento do trabalho por doenças (por vezes incapacitantes) e, em casos extremos, mortes.
Em uma visão ampla e integrada, percebemos que todos esses fatores estão conectados: perda de alimentos relacionada à contaminação por microrganismos resistentes e aumento de doenças e internações, produção de resíduos pelo uso muitas vezes inadequado, indiscriminado e excessivo de medicamentos antimicrobianos que degradam o ambiente, contaminando a água, o solo e também fontes de alimentos (animais e vegetais). Para evitar esse ciclo, é necessária uma perspectiva sistêmica, que articule e mobilize diferentes setores e agentes da sociedade.
Ambiente como fator central da RAM
Sabemos que muitas atividades econômicas são poluentes e danosas aos ecossistemas — atingindo animais, plantas, solo, águas e ar e gerando, muitas vezes, perda de biodiversidade.
A aplicação de substâncias antimicrobianas, para controlar ou eliminar os microrganismos em plantas e animais, ainda que com o intuito de aumentar e melhorar a produção para o consumo humano e animal, acaba, muitas vezes, tendo o efeito oposto ao desejado, criando ainda mais pressão seletiva dos microrganismos e, portanto, maior resistência.
As dimensões ambientais da RAM são caracterizadas por inter-relações cíclicas e complexas, além de múltiplas causalidades e dinâmicas. Neste sentido, a abordagem de Uma Só Saúde permite entender melhor como a resistência antimicrobiana impacta o meio ambiente, para que sejamos capazes de tomar decisões informadas com base em evidências científicas.
Os impactos ambientais da RAM e as causas do desenvolvimento e disseminação da resistência no ambiente são complexos. Há evidências de que poluentes biológicos e químicos, que quando em contato direto com o ambiente, influenciam o ambiente alterando e danificando o mundo microbiano natural, comprometendo diretamente o ecossistema. Este fato mantém relação tênue com o desenvolvimento, transmissão e disseminação da RAM.
Segundo o Programa das Nações Unidas para o Meio Ambiente (PNUMA), a atenção global à resistência
antimicrobiana tem sido dominada por um enfoque nos setores de saúde e agricultura.
Em 2017,
esse fato foi reconhecido pela Assembleia das Nações Unidas para o Meio Ambiente (UNEA-3). A partir
disso, a Assembleia solicitou um relatório sobre os impactos ambientais da resistência
antimicrobiana; as causas do seu desenvolvimento e disseminação da RAM no meio ambiente, bem como as
lacunas na compreensão desses impactos e suas causas.
Mais de 50 especialistas e partes interessadas de países ao redor do mundo participaram de um processo consultivo, que culminou na elaboração de um relatório, com a chancela incluindo as organizações tripartites da Organização das Nações Unidas para a Alimentação e a Agricultura (FAO), da Organização Mundial da Saúde Animal (OMSA) e da Organização Mundial da Saúde (OMS).
Segundo o relatório do Programa das Nações Unidas para o Meio Ambiente (PNUMA), as principais fontes de resistência antimicrobiana são:

Interações entre os diferentes ecossistemas como facilitador da disseminação de resistência a antimicrobianos
Resíduos fecais humanos (contendo micróbios resistentes a antimicrobianos) e resíduos antimicrobianos (que causam pressão de seleção) que alteram as populações microbianas. Mais de 56% das águas residuais domésticas e industriais, a nível mundial, são libertadas no ambiente com pouco ou nenhum tratamento. A falta de infraestruturas para águas residuais foi, estatisticamente, mais importante do que o nível de utilização de antimicrobianos para a RAM local nos cuidados de saúde. O que implica que as dimensões ambientais podem dominar a prevalência da resistência antimicrobiana em grandes partes do mundo.
As liberações de ingredientes farmacêuticos ativos no ambiente são um motor crítico do desenvolvimento e da propagação da RAM em algumas partes do mundo. A alta prevalência de genes de resistência a antibióticos e bactérias resistentes tem sido associada a esse tipo de poluição.
Os resíduos hospitalares são produzidos em volumes muito menores e são frequentemente diluídos nas estações de tratamento de águas residuais municipais. No entanto, os resíduos hospitalares podem conter concentrações até dez vezes superiores de genes de resistência a antibióticos e microrganismos resistentes do que as águas residuais provenientes de fontes comunitárias.
Resíduos de agentes antimicrobianos que excedem os limites de segurança podem estar presentes em alimentos tratados ou colhidos inadequadamente, sem respeitar as instruções recomendadas e os intervalos pré-colheita. Por isso, consumir frutas e vegetais crus e não higienizados pode ser uma fonte de ingestão de patógenos resistentes a antimicrobianos.
Em sistemas intensivos de produção animal (terrestres e aquáticos), os antimicrobianos são frequentemente utilizados para manter a saúde, o bem-estar e a produtividade do gado. A quantidade de antimicrobianos excretados na forma ativa nas fezes e na urina é altamente variável.
Na aquicultura, preocupa o uso de antibióticos e parasiticidas liberados no meio ambiente. Por sua natureza, os sistemas de aquicultura contêm um elevado número de bactérias diversas, que existem em combinação com a utilização atual e passada de antibióticos, probióticos, prebióticos e outros regimes de tratamento – isolados ou em combinação. Estes sistemas foram designados como “pontos críticos genéticos”, nos quais podem ocorrer trocas e recombinações genéticas significativas. Essas alterações podem moldar a evolução de perfis de resistência futuros. À medida que a nossa dependência da aquicultura aumenta, é essencial identificarmos as fontes e os sumidouros da resistência antimicrobiana. Além disso, é importante monitorar e analisar a transferência da resistência antimicrobiana entre a comunidade microbiana, o ambiente e o produto cultivado. Dessa forma, é possível compreender melhor as implicações para a saúde humana e ambiental.
A propagação da resistência antimicrobiana no ambiente é aumentada pela poluição proveniente das atividades humanas, que afeta tanto os seres humanos como os animais.
É necessária uma mudança fundamental na forma como os antibióticos são consumidos e prescritos, tanto nos sistemas de saúde e na indústria farmacêutica quanto na agricultura e na produção de alimentos. Desta forma se faz possível preservar a utilidade dos produtos por mais tempo e reduzir a urgência da descoberta de novos medicamentos. O’Neill, que foi coordenador da revisão Combatendo infecções resistentes a medicamentos globalmente: relatório final e recomendações” (Tackling drug-resistent infections globally: final report and recommendations), recomenda alguns passos para reduzir essa demanda , tais como:
- Realizar uma campanha massiva de conscientização pública global;
- Melhorar a higiene;
- Prevenir a disseminação de infecções;
- Reduzir o uso desnecessário de antimicrobianos na agricultura e sua disseminação no meio ambiente;
- Melhorar a vigilância global quanto à resistência a medicamentos e ao consumo de antimicrobianos (para uso em animais, humanos e em plantas).
Contenção da resistência antimicrobiana
Considerando as características multifatoriais e complexas da resistência antimicrobiana, compreendemos por que as soluções para este problema estão atreladas à abordagem de Uma Só Saúde.
Nessa perspectiva de ação conjunta entre setores e em diferentes esferas de atuação, diversos países têm adotado medidas para regulamentar a prescrição e venda de antimicrobianos, com o objetivo de eliminar, progressivamente, o uso de antimicrobianos (voltados ao crescimento e à produção em escala de animais e vegetais).
Parte importante deste esforço é rever práticas agrícolas, de gestão de resíduos e águas residuais, e sistemas de produção farmacêutica, investindo em melhorias e mudanças para controlar a poluição e preservar ecossistemas.
Para que mudanças aconteçam efetivamente, os países precisam implementar ações coordenadas, combinando investimentos, incentivos, ações regulatórias, bem como de formação, educação e informação sobre a temática.
Saiba Mais
Leia sobre a Situação da resistência antimicrobiana nas Américas, os principais fatos e informações a partir do material divulgado pela OPAS.

Você chegou ao final da aula!
Nesta aula, você ficou sabendo por que a resistência antimicrobiana é um problema que deve ser abordado pela Uma Só Saúde e conheceu algumas ações nesse sentido.
A resistência aos antimicrobianos é um dos maiores desafios para a saúde pública, com importante impacto na saúde humana e animal. A fim de prevenir e controlar a resistência aos antimicrobianos, o tema está sendo tratado no contexto mundial e nacional respeitando-se a abordagem de Uma Só Saúde, o que requer o trabalho em conjunto da saúde humana, animal e ambiental.