
Governança da saúde global e emergências de saúde pública
Objetivos de aprendizagem:
Ao final desta aula, você será capaz de:
-
Conhecer a estrutura de governança da OMS para emergências.
-
Conhecer a definição e como são declaradas emergências de saúde pública de importância internacional.
-
Conhecer conceitos de emergência de saúde pública, sindemia, pandemia, epidemia e surto.
Arena de Políticas Globais para saúde
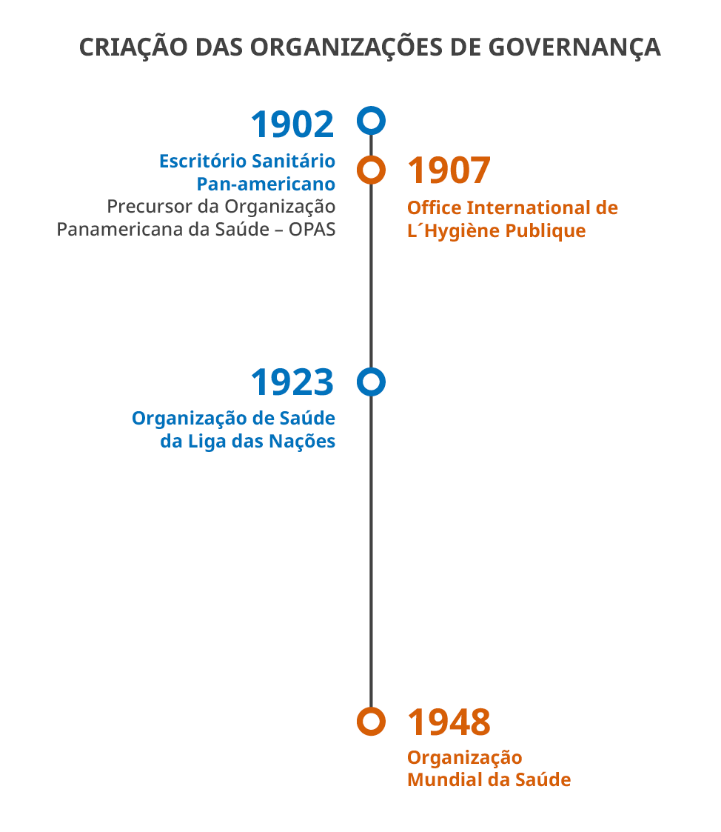
As epidemias e surtos de doenças infecciosas, como a cólera, se constituíram como uma preocupação internacional desde meados dos anos de 1800, especialmente para o campo econômico. Em 1851, ocorreu a primeira Conferência Sanitária Internacional (Paris, França), com objetivo de debater as medidas quarentenárias, consideradas nocivas ao comércio entre países, já que pessoal e mercadorias deveriam ficar paradas durante muito tempo, trazendo prejuízos aos financeiros. Depois dessa, inúmeros encontros entre nações ocorreram e, para facilitar e mediar a cooperação nesse tema, foram criadas organizações de governança em saúde para regulamentar as ações sanitárias no âmbito internacional.
Governança - é a forma pela qual o sistema da saúde global é gerenciado. É composta por mecanismos formais ou informais utilizados por atores governamentais e não governamentais para coordenar estratégias de resposta aos riscos à saúde da população mundial em fóruns multilaterais (FRENK; MOON, 2013).
Desde a realização da primeira Conferência, o cenário internacional no âmbito da saúde mudou muito. Naquele momento, os principais agentes eram os países. Hoje, a arena da Saúde Global, conta com uma multiplicidade de atores entre Estados, organizações intergovernamentais, organizações não-governamentais, organizações filantrópicas, instituições nacionais, movimentos sociais, sociedade.
Saúde global - Envolve o conhecimento, o ensino, a prática e a pesquisa de questões e problemas de saúde supraterritoriais que extrapolam as fronteiras geográficas nacionais; seus determinantes sociais e ambientais podem ter origem em quaisquer lugares, assim como as suas possíveis soluções necessitam de intervenções e acordos entre diversos atores sociais, incluindo países, governos e instituições internacionais públicas e privadas (FORTES; RIBEIRO, 2014).
Os países que se filiam às Organizações internacionais desenvolvem internamente estratégias e diretrizes de política internacional, geralmente vinculadas aos seus Ministérios de Relações Exteriores. Seu comportamento em cada instituição varia segundo seus interesses de política externa.
Política externa - Pode ser definida como o conjunto de ações e decisões de um determinado ator, geralmente, mas não necessariamente o Estado, em relação a outros Estados ou atores externos – tais como organizações internacionais, corporações multinacionais ou atores transnacionais –, formulada a partir de oportunidades e demandas de natureza doméstica e/ou internacional (PINHEIRO, 2004, p.7).
Uma das formas como essa arena pode ser configurada foi esquematizada por Frenk e Moon (2013). Os autores destacam os principais atores e, ainda, indicam que as ações tomadas por eles, em outras áreas que não a saúde, tais como comércio, meio ambiente, educação, segurança, entre outros, também têm impactos e consequências para a área da saúde.
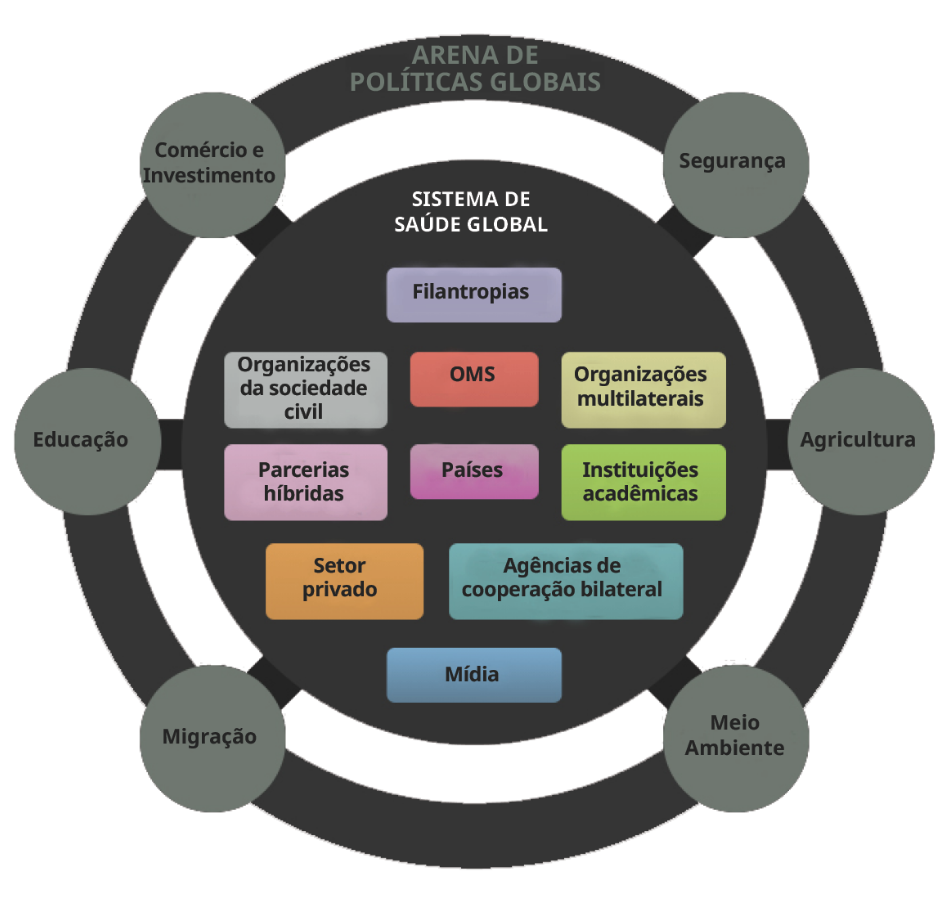 Fonte: Frenk e Moon, 2013
Fonte: Frenk e Moon, 2013
As principais funções da Arena de Políticas Globais, apontadas por Frenk e Moon (2013) são:
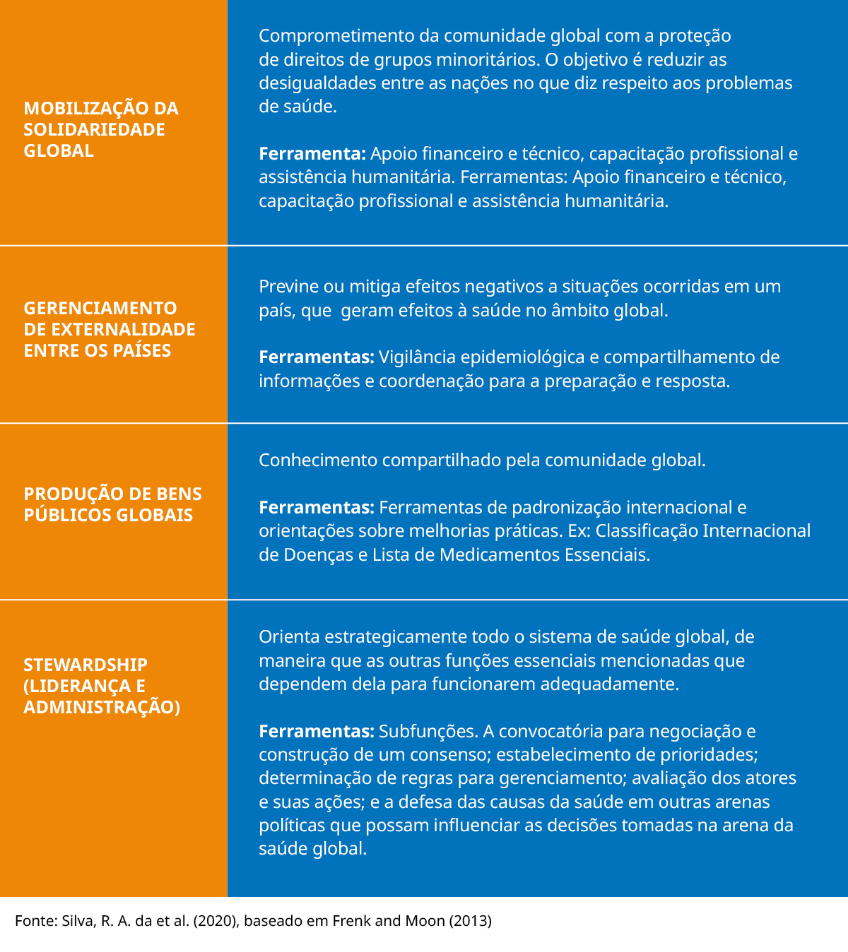
No caso das emergências de saúde pública, a articulação das quatro funções da Arena de Políticas Globais é fundamental para o enfrentamento do cenário, uma vez que estão interconectadas.
Interconexão das funções durante a pandemia de Covid-19
No caso da pandemia de COVID-19, por exemplo, podemos perceber a mobilização de diversos grupos globalmente, aumentando o financiamento de pesquisas de produtos para combater a propagação do vírus e da doença, aumento de capacitações, etc.
O gerenciamento das externalidades entre os países, por meio da vigilância em saúde, também foi acionado. Veremos adiante como o Regulamento Sanitário Internacional opera nesses casos para responder a uma situação de emergência de saúde pública. A produção de vacinas, que pode ser entendida como bem público global, e as orientações e diretrizes de resposta também foram postas em prática. Outra função, a liderança e administração, pode ser vista na ação de organizações como a OMS, agindo como guia de combate à pandemia.
Podemos observar, entretanto, que o funcionamento desse sistema é um grande desafio, pois são muitos os interesses que permeiam as decisões dos Estados, das Organizações Internacionais, das empresas de produção de medicamentos e insumos e de outros atores. Além disso, uma emergência em curso demanda que ações e recomendações sejam revistas e retificadas de forma constante.
Um exemplo crítico é o acesso desigual à vacina contra a Covid-19 no mundo, resultado na disputa de interesses econômicos e geopolíticos entre empresas transnacionais, Estados e a população.
Saiba mais sobre a história da saúde global e outros debates
importantes:
A transição de saúde pública
'internacional' para 'global' e a Organização Mundial da Saúde
A Organização Mundial da Saúde (OMS)
Dentro do sistema de saúde global, uma instituição central é a Organização Mundial da Saúde (OMS), o órgão especializado em saúde das Nações Unidas (1948). A OMS tem 194 países-membros, que têm direito a voz e voto e, apesar de não contarem com esse direito, atores não estatais têm influência em suas ações. São suas obrigações colaborar com governos e agências especializadas; oferecer assistência técnica/ propor convenções, acordos e regulamentos (vinculantes) e recomendações em saúde internacional.
Apesar da natureza recomendatória, estabelecem um padrão internacional e servem como guias importantes para a produção e implementação de políticas nacionais. Dessa forma, servem como referência para agentes não estatais, nacionais e internacionais, para pressionar legisladores a outras autoridades dos seus países para sua implementação (VENTURA, 2013).
Exemplos dessas diretrizes são o Código Internacional de Doenças (CID) ou Código de prática mundial para o recrutamento internacional de profissionais de saúde.
Instrumentos vinculantes são aqueles cujos países signatários são obrigados a cumprir.
A estrutura da OMS é composta por:
-
Assembleia Mundial da Saúde (AMS)
Ocorre anualmente, no mês de maio, para determinar as políticas da Organização. Nomeia o/a Diretor/a-Geral a cada cinco anos e analisa as políticas de financiamento da OMS. -
Conselho Executivo
Composto por 34 membros, eleitos pela Assembleia a cada três anos. Estabelece a agenda da AMS, efetiva as decisões e políticas da Assembleia, aconselha e organiza o seu trabalho, e ainda, pode autorizar o/a Diretor/a Geral a tomar medidas para combater epidemias e eventos extraordinários de saúde, como desastres. -
Secretariado
Compreende o/a Diretor/a-Geral e o pessoal técnico e administrativo necessário à Organização.
Preâmbulo da Constituição da Organização Mundial da Saúde
 Fonte: WHO
Fonte: WHO
“(…) A saúde é um estado de completo bem-estar físico, mental e social, e não consiste apenas na ausência de doença ou de enfermidade. Gozar do melhor estado de saúde que é possível atingir constitui um dos direitos fundamentais de todo o ser humano, sem distinção de raça, de religião, de credo político, de condição econômica ou social. A saúde de todos os povos é essencial para conseguir a paz e a segurança e depende da mais estreita cooperação dos indivíduos e dos Estados. Os resultados conseguidos por cada Estado na promoção e proteção da saúde são de valor para todos. O desigual desenvolvimento em diferentes países no que respeita à promoção de saúde e combate às doenças, especialmente contagiosas, constitui um perigo comum. (…)”
A OMS tem organizações regionais por todo o mundo, que atuam como braços da Organização na implementação de políticas regionais mais adequadas, nas seguintes regiões:
- Escritório Regional para a África
- Escritório Regional para a Europa
- Escritório Regional para o Sudeste Asiático
- Escritório Regional para o Mediterrâneo Oriental
- Escritório Regional para o Pacífico Ocidental
Saiba mais sobre as estruturas de governança da OMS:
OMS | Gobernanza
(espanhol)
A Organização Panamericana da Saúde (OPAS)
A mais antiga das organizações regionais atuantes na área da saúde é a Organização Pan-americana da Saúde (OPAS). A OPAS é o escritório regional para as Américas da OMS, criado em 1902, e absorvido posteriormente pelo Sistema das Nações Unidas. Sua missão é liderar esforços colaborativos estratégicos entre os Estados-membros e outros aliados, para promover a equidade em saúde, combater doenças, melhorar a qualidade e prolongar a duração da vida dos povos das Américas.
 Fonte: Página da OPAS na internet
Fonte: Página da OPAS na internet
Das organizações que atuam na América do Sul na área da Saúde, a OPAS é a única com “filiais” nos países, o que proporciona maior capilaridade das ações, mas também maior proximidade com os principais Ministérios da Saúde. Por meio dos seus escritórios-país, garante proximidade com os Ministérios da Saúde e trabalha conjuntamente com estes para apoiá-los no fortalecimento dos seus sistemas de saúde.
Atualmente, a Organização tem 35 Estados-membros e observadores, como Portugal e Espanha (TOBAR, 2017), 27 escritórios nacionais e três centros especializados - BIREME, CLAP e PANAFTOSA (PAHO, 2019).
A estrutura da OMS é composta por:
-
Conferência Sanitária Pan-Americana
É a instância superior da OPAS, que determina suas políticas gerais a cada cinco anos, elege o/a Diretor/a da OPAS e aprova o programa e orçamento bianual da Organização. Também tem a função de ser um fórum para a troca de informações sobre prevenção, tratamento e promoção da saúde. -
Conselho Diretor
Reúne-se anualmente, exceto quando a Conferência acontece, atuando em seu nome entre as suas sessões. Elege os membros do Comitê Executivo, avaliando os relatórios finais do seu Presidente e do/a Diretor/a da OPAS. -
Comitê Executivo
É composto por nove Estados-membros da OPAS, eleitos para mandatos de três anos e atua como um grupo de Trabalho da Conferência ou do Conselho.
Saiba mais sobre a OPAS:
OPAS - Quem somos
A OPAS conta com o aporte orçamentário da OMS e também compõe seu orçamento bianual com base nas cotas recebidas dos seus Estados-membros.
Participação de agentes não-estatais na saúde
A Organização Mundial da Saúde é financiada por contribuições dos Estados-membros e outros financiadores. Os Estados-membros têm uma contribuição fixa e outra voluntária, que financia projetos específicos, de acordo com seus interesses.
Nas últimas décadas, diversos atores passaram a ter influência no trabalho desenvolvido pela Organização, como ONGs e organizações filantrópicas. As contribuições voluntárias somam mais de 75% do orçamento total da OMS, excedendo bastante as quotas fixas dos Estados-membros, suscitando críticas sobre a interferência na Organização.
Filantrocapitalistas - Fundações como a Bill e Melinda Gates são conhecidas como filantrocapitalistas. Não são doadores tradicionais, mas são investidores sociais que direcionam recursos para as causas que escolhem como prioridade, como a saúde materno infantil. O filantrocapitalismo tem um efeito duplo: ele demonstra o potencial filantrópico do sistema capitalista em si e, ao mesmo tempo, infiltra na filantropia princípios e práticas de fins lucrativos (Philanthrocapitalism – How Giving Can Save The World).
Saiba mais sobre Filantrocapitalismo:
Saúde ao Sul
Quadro de Colaboração com Agentes Não Estatais
Para regulamentar a participação de atores não-estatais na OMS e melhorar a transparência e a prestação de contas, em 2016, a Organização adotou o Quadro de Colaboração com Agentes Não Estatais - Framework of engagement with non-State actors (FENSA, em inglês) e Marco para la colaboración con agentes no estatales (em espanhol).
Em 2019, a OMS publicou um manual para a interação com esses agentes, com as informações principais sobre o relacionamento com a Organização e como agentes internacionais, regionais ou nacionais podem participar e influenciar sua agenda. Esses atores podem ser organizações - como a Cruz Vermelha, Médicos sem Fronteiras, o Movimento pela Saúde dos Povos - ou fundações filantrópicas - como a Fundação Bill e Melinda Gates, um dos maiores financiadores da OMS.
De acordo com o documento, “as relações formais são possíveis se o ator não estatal em questão for internacional em termos de filiação e/ou escopo. Entretanto, os atores não estatais que são nacionais ou ativos em uma única região podem ser credenciados para participar de comitês regionais de acordo com as regras e práticas em vigor na região relevante da OMS” (OMS, 2019).
Em setembro de 2016, a OPAS adotou o FENSA, iniciando sua implementação. Assim, “para cada colaboração proposta, conduz um processo de diligência para avaliar os riscos e ponderá-los em relação aos benefícios esperados, encorajando assim a colaboração com atores não estatais, preservando a independência, a integridade e a reputação da organização” (OPS, 2020).
De acordo com o artigo 73 do FENSA, em caso de emergências sanitárias, o/a Diretor/a Geral da OMS pode agir com certa flexibilidade na sua aplicação. Em conformidade com suas responsabilidades e a necessidade de colaborar com agentes não-estatais na coordenação, ampliação e prestação de serviços (WHO, 2016).
A posição da OMS como autoridade diretiva e coordenadora do campo da saúde no mundo vem sendo confrontada (VENTURA; PEREZ, 2014). A crise no seu financiamento deixa a Organização com pouca ingerência sobre o manejo e direcionamento do orçamento (TOBAR, 2017), a pandemia de gripe A (H1N1) exacerbaram a situação e revelaram conflitos de interesse (VENTURA, 2013), dificuldades de comunicação e problemas de governança interna (VENTURA; PEREZ, 2014).
Para responder a essas críticas, a OMS iniciou, em 2010, um processo amplo de reforma, com foco em questões operacionais e financeiras, para reforçar o papel da instituição como líder da saúde global, fortalecer sua relação com outros atores e atender às expectativas dos seus membros (WHO, 2011).Para responder a essas críticas, a OMS iniciou, em 2010, um processo amplo de reforma, com foco em questões operacionais e financeiras, para reforçar o papel da instituição como líder da saúde global, fortalecer sua relação com outros atores e atender às expectativas dos seus membros (WHO, 2011).
Na atual pandemia, de Covid-19, sua atuação também foi criticada: sobre o timing para a declaração da emergência, a determinação da sua origem, e até sobre as medidas para lidar com a situação. Entretanto, entende-se que, em um momento em que tanto as evidências científicas como as medidas de prevenção e controle são produzidas ao mesmo tempo, é natural que algumas recomendações sejam revistas e reavaliadas com o tempo.
Nesse sentido, apesar dos questionamentos e necessidades de reformas, que fazem parte de qualquer processo democrático, a OMS ainda é o lugar onde questões de saúde que afetam o mundo são debatidas, deliberadas e aprovadas, não encontrando substituto entre as organizações existentes (KASTLER, 2013).Nesse sentido, apesar dos questionamentos e necessidades de reformas, que fazem parte de qualquer processo democrático, a OMS ainda é o lugar onde questões de saúde que afetam o mundo são debatidas, deliberadas e aprovadas, não encontrando substituto entre as organizações existentes (KASTLER, 2013).
Saiba mais sobre a FENSA:
Manual para los agentes no estatales sobre la colaboración con la
Organización Mundial de la Salud (espanhol)
Movimento pela saúde dos povos
O Movimento pela saúde dos povos é uma rede global que reúne ativistas de saúde de base, organizações da sociedade civil e instituições acadêmicas de todo o mundo, particularmente de países de baixa e média renda, com presença em cerca de 70 países. Está comprometida com a Atenção Primária Integral à Saúde e abordando os Determinantes Sociais, Ambientais e Econômicos da Saúde. Seus objetivos são:
- Promover a Saúde para Todos através de um movimento equitativo, participativo e intersetorial e como uma questão de Direitos.
- Defender que o governo e outras agências de saúde garantam o acesso universal a cuidados de saúde, educação e serviços sociais de qualidade, de acordo com as necessidades das pessoas e não com sua capacidade de pagamento.
- Promover a participação das pessoas e organizações populares na formulação, implementação e avaliação de todas as políticas e programas sociais e de saúde.
- Promover a saúde junto com a equidade e o desenvolvimento sustentável como prioridades máximas na formulação de políticas locais, nacionais e internacionais.
- Incentivar as pessoas a desenvolverem suas próprias soluções para os problemas de saúde locais.
-
Responsabilizar as autoridades locais, governos nacionais, organizações internacionais e corporações.
Todos os anos, o PHM segue de perto a agenda da Assembleia Mundial da Saúde e do Conselho Executivo e produz comentários críticos para cada ponto por meio do Projeto WHO Watch.
Para saber mais sobre a atuação do PHM:
Você pode aprofundar seus conhecimentos nesse assunto no volume especial da Revista Saúde em Debate - O Movimento pela Saúde dos Povos: ação global em defesa do direito universal à saúde.

O Regulamento Sanitário Internacional e as emergências de saúde pública
A OMS aprovou dois instrumentos legais internacionais vinculantes, que geram obrigação aos países: a Convenção-Quadro para Controle do Tabaco (2003) e o Regulamento Sanitário Internacional (RSI).
O RSI é uma política reguladora, cujo objetivo é:
“prevenir, proteger, controlar e prover uma resposta de saúde pública à disseminação internacional de doenças proporcional e restrita a riscos à saúde pública, e que evite interferência à circulação e comércio internacionais” (WHO, 2016, p. 1).
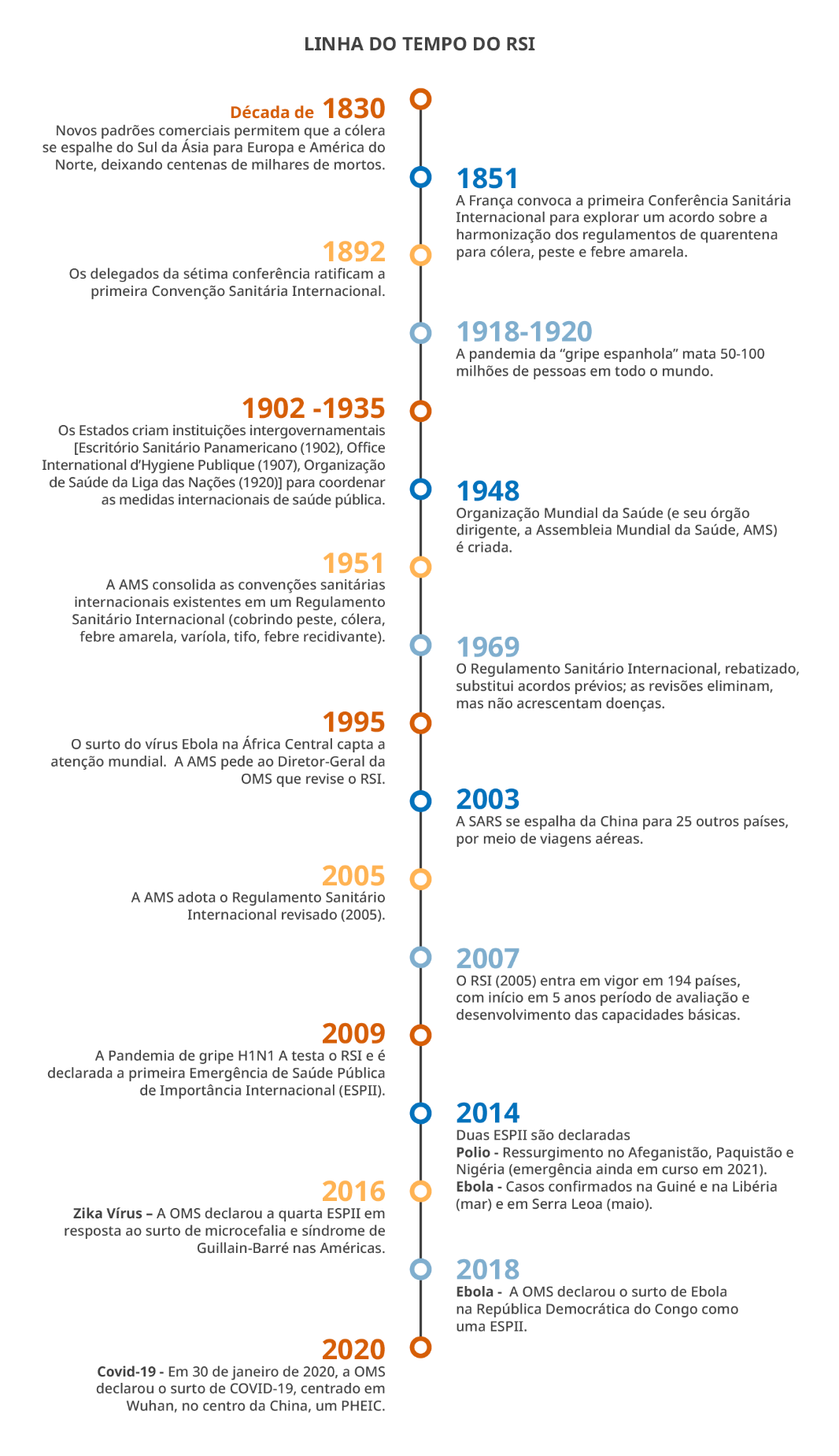
O estabelecimento do RSI foi um marco na organização, preparação e resposta a eventos que impactam a saúde pública em escala internacional. Apesar de outras epidemias de importância internacional terem ocorrido anteriormente e tendo como seu maior exemplo a AIDS, a aceleração dos processos de globalização econômica, cultural e política, envolvendo a circulação de pessoas, mercadorias e comportamentos em escala global chamaram atenção da comunidade científica e também de autoridades sanitárias.
A possibilidade da emergência e circulação de agentes infecciosos entre humanos, animais e produtos que podem ameaçar a saúde humana e colocarem risco um grande contingente populacional criou a necessidade de monitoramento, antecipação e ação coordenada entre países para sua preparação, mitigação e resposta, gerando um estado de atenção e prontidão na comunidade sanitária internacional.
Entre os diversos fatores que influenciaram historicamente a criação do novo RSI, em 2005, estão:
- Os ataques de 11 de setembro de 2001 aos EUA
- A ameaça de agentes químicos e guerra biológica, especialmente com o envio pelo correio de cartas contaminadas com a bactéria que causa a Antraz
- Os impactos da mudança climática sobre a saúde
-
A identificação de agentes biológicos em animais e humanos com potencial epidêmico.
Antraz é uma grave doença infecciosa causada por bactérias gram-positivas em forma de bastão, conhecidas como Bacillus anthracis, que pode causar a morte.
Esses elementos históricos e científicos levaram à criação do conceito de securitização, ou seja, como problemas de outra natureza passam a ser considerados questões de segurança. O emprego de palavras como “guerra” e “combate” e o uso de forças armadas na resposta a esses eventos são sinais concretos desse processo. Assim, se estabelece uma relação entre segurança e saúde para que, em nome da segurança global, medidas restritivas e coordenadas possam ser adotadas para proteger a saúde global de ameaças que impactam a saúde pública. O recente advento da Pandemia de Covid-19 é um exemplo de securitização (NUNES, 2021).
A edição de 2005 do RSI inova em relação à sua antecessora (1969) porque:
- Não limita sua aplicação a determinados eventos;
- Pressupõe que cada país reúna capacidades para responder às obrigações do regulamento;
- Obriga o país a notificar eventos que possam se constituir em uma Emergência de Saúde Pública de Importância Internacional (ESPII);
- Autoriza a OMS a utilizar informações não oficiais;
- Autoriza o/a Diretor/a-Geral (DG) a determinar uma ESPII e emitir recomendações após a reunião do Comitê de Emergência;
- Protege os direitos humanos de pessoas; e
-
Viajantes e estabelece pontos focais nos países para comunicações urgentes.
EVENTO - Um evento para o RSI é “uma manifestação de doença ou uma ocorrência que cria um potencial para doença” (OMS, 2016, p.7). Isso significa que não se restringe a enfermidades per se, mas inclui a problemas de saúde causados por agentes químicos ou radionucleares (CARMO, 2007), por exemplo.
As decisões no âmbito do RSI são tomadas a partir de um Comitê de especialistas selecionados sem a participação deliberativa dos Estados-membros. Elas possibilitam à OMS atuar de forma independente da vontade dos Estados.
A implementação do RSI aponta para a necessidade de mudanças estruturais nos sistemas de saúde e de vigilância, muitas vezes difíceis de serem alcançadas.
As capacidades básicas que os países devem desenvolver relacionam-se com:
- Legislação e financiamento;
- Coordenação da resposta;
- Eventos zoonóticos;
- Segurança alimentar;
- Capacidade laboratorial;
- Vigilância;
- Recursos humanos;
- Marco de emergências em saúde;
- Provisão de serviços de saúde;
- Comunicação de risco;
- Pontos de entrada;
- Eventos químicos;
-
Emergências de radiação.
Para Torronteguy e Ventura (2012), a aplicação do RSI é uma das principais funções da OMS. Entretanto, alguns pontos são críticos para sua plena execução:
- A autoavaliação sobre a construção das capacidades básicas;
- A falta de mecanismos que garantam o financiamento para que as nações mais vulneráveis possam estruturar seus sistemas de vigilância; e
-
O fato de os países não serem 100% transparentes ou adiarem as notificações por razões econômicas, já que pode haver impacto e restrições na circulação de pessoas e mercadorias dos seus países (GOSTIN; KATZ, 2016).
Um dos princípios que regem o RSI é a ameaça à circulação de pessoas e mercadorias entre diferentes países e seu impacto na economia. Esta perspectiva, se por um lado deixa claro o viés econômico-sanitário, por outro invisibiliza riscos e impactos à saúde pública em países pobres, onde a repercussão econômica global não é significativa.
Saiba mais sobre o Regulamento Sanitário Internacional:
Regulamento Sanitário Internacional (RSI)
Emergências em saúde pública: caracterização e contexto
De acordo com o Regulamento Sanitário Internacional, uma emergência de saúde pública de importância internacional é um evento extraordinário que:
- Constitui um risco à saúde pública para outros Estados através da propagação internacional de doenças; e
-
Potencialmente, exige uma resposta internacional coordenada.
O conceito de emergência de saúde pública tem sido fundamental para monitorar e organizar a preparação e respostas. O conceito adotado pela OMS em 2005, e ratificado por muitos países, traz uma ampliação dos fenômenos que podem ser definidos como uma emergência de saúde pública. Entre eles, doenças infecciosas, desastres (ambientais, nucleares, eventos de natureza química), imigração, entre outros.
Entendemos, entretanto, que é preciso discutir o conceito de emergência de saúde pública de importância internacional, que tornem situações endêmicas recorrentes em diversos países do Sul em situações emergenciais, que chamem atenção das autoridades internacionais.
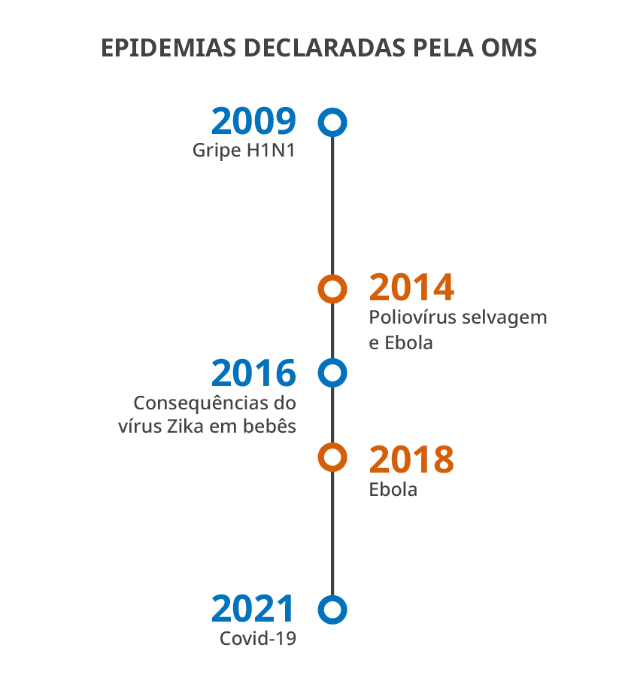
A ESPII declarada por conta do vírus Zika, em 2016, teve a motivação centrada nas consequências neurológicas que o vírus causou em bebês; entretanto o vetor do Zika, o Aedes aegypti, é o mesmo da dengue e da Chikungunya, que debilitam e matam nos países tropicais, sem prioridade internacional.
É certo que a declaração de uma emergência aumenta a consciência da população a respeito do evento de saúde pública em questão. Também pode empoderar os Ministérios da Saúde e aumentar a captação de recursos internacionais, além de aumentar a coordenação e a cooperação internacional. Entretanto, muitas vezes, a ESPII traz consequências negativas para o trânsito de pessoas e bens para os locais afetados, causando prejuízos à economia, riscos de estigmatização das populações atingidas e de pânico (VENTURA, 2016a).
No caso da Covid-19, por exemplo, o estabelecimento de medidas compulsórias como uso de máscaras, distanciamento social, cancelamento do tráfego aéreo, barreiras de acesso a cidades e lugares, cancelamento de aulas e eventos de massa, entre outros, reiteram esse processo. Nota-se, entretanto, que a circulação de bens e do capital se mantiveram perto da normalidade.
Essas medidas, apesar de apropriadas e necessárias para conter a transmissão do coronavírus e a letalidade da COVID-19, impactam diferentemente países, territórios e populações, necessitando de maior permeabilidade nas instâncias de tomadas de decisão à participação social. Essa articulação entre ciência, saúde e sociedade é fundamental para organizar de forma adequada e contextualizada as condições necessárias para adoção das medidas protetivas e que preservem direitos e evitem a estigmatização e exposição de grupos e territórios vulneráveis.
Neste sentido, tão importante quanto o monitoramento e manifestação das emergências em saúde pública em níveis nacionais e global, é o envolvimento precoce, contínuo e democrático de movimentos e representações da sociedade civil para que as ações possam ser pactuadas, comunicadas e adequadas à diversidade dos territórios e populações.
Surto, epidemia, endemia, pandemia e sindemia: entendendo os significados
Para compreender alguns termos utilizados durante a ocorrência de emergências em saúde pública, é necessário entender alguns conceitos da epidemiologia. Eles esclarecem contextos de uso e dimensões não somente científicas, mas também políticas e sociais. Resumimos alguns dos conceitos apresentados no livro Epidemiologia da Saúde (2003).
A manifestação, em uma coletividade ou região, de casos de alguma enfermidade que excede claramente a incidência (número de casos novos) prevista.
O número de casos que indica a existência de uma epidemia varia com o agente infeccioso, o tamanho e as características da população exposta. Também leva em consideração sua experiência prévia ou falta de exposição à enfermidade e o local e a época do ano em que ocorre.
Por decorrência, a epidemicidade guarda relação com a frequência comum da enfermidade na mesma estação do ano. O aparecimento de um único caso de doença transmissível, que durante um lapso de tempo prolongado não havia afetado uma população ou que invade pela primeira vez uma região, na qual não havia sido identificada, requer notificação imediata e completa da investigação epidemiológica; a ocorrência de dois casos dessa doença pode ser considerada uma epidemia.
Um exemplo: Meningite no Brasil, em 1974.
Epidemia de proporções reduzidas, atingindo uma pequena comunidade humana. Muitos restringem o termo para o caso de instituições fechadas, outros o usam como sinônimo de epidemia.
Um exemplo: Febre amarela no Brasil, 2016-2017.
Qualquer doença espacialmente localizada, temporalmente ilimitada, que está habitualmente presente entre os membros de uma população e cujo nível de incidência se situe, sistematicamente, nos limites de uma faixa endêmica que foi previamente convencionada para a população e época determinadas.
Exemplos: No Brasil, a doença de Chagas, Dengue e Malária.
Nome dado à ocorrência epidêmica caracterizada por uma larga distribuição geográfica, atingindo várias nações.
Exemplos: HIV/AIDS, 1981; COVID-19, 2019.
O conceito de sindemia foi criado originalmente pelo antropólogo da medicina Merrel Singer nos anos 1990, a partir de suas pesquisas sobre HIV e violência nos EUA. Ela considerava o feito da interação entre epidemia, doenças e contextos sociais.
Com a pandemia de Covid-19, o termo foi atualizado, gerando distintos usos para representar os diferentes impactos em grupos populacionais e territórios com extrema pobreza e iniquidade. Importante compreender que “uma sindemia não é apenas uma comorbidade. As sindemias são caracterizadas por interações biológicas e sociais entre condições e estados, interações que aumentam a suscetibilidade de uma pessoa a prejudicar ou piorar seus resultados de saúde.” (HORTON, 2020).
No contexto da Covid-19, Horton amplia intencionalmente o conceito e o alcance do conceito de sindemia, fazendo lembrar as clássicas definições da determinação do processo saúde-doença na América Latina.
“A consequência mais importante de ver a COVID-19 como uma sindemia é sublinhar suas origens sociais. A vulnerabilidade dos cidadãos mais velhos; comunidades étnicas negras, asiáticas e minoritárias; e os principais trabalhadores que são comumente mal pagos com menos proteções de bem-estar apontam para uma verdade até agora mal reconhecida - a saber, que não importa o quão eficaz seja um tratamento ou vacina protetora, a busca de uma solução puramente biomédica para COVID-19 falhará” (HORTON, 2020)
Assim, sindemia é um conceito dinâmico que, ao lado de outros conceitos críticos àqueles que reduzem problemas de saúde à sua causalidade biológica, expressa a complexidade e interação das dimensões sociais, políticas e sanitárias, bem como os desafios para responder às questões sanitárias em diferentes escalas: global, regional e local.
Como uma emergência é declarada?
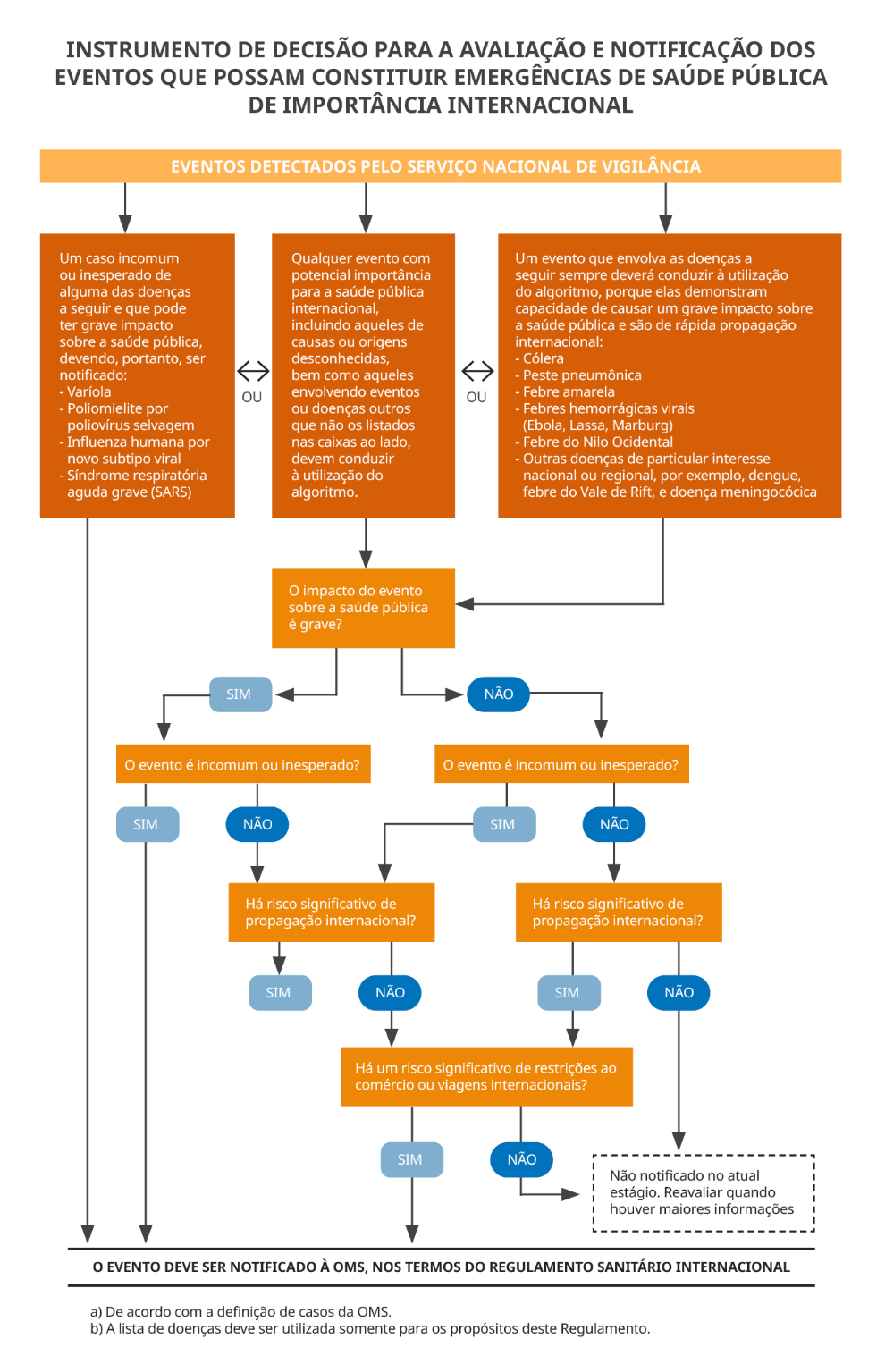
Sempre que houver a possibilidade de um evento ser considerado uma Emergência de Saúde Pública de Importância Internacional (ESPII), a notificação à OMS deve ser realizada pelo país afetado. Para isso, de acordo com a RSI, duas das seguintes perguntas devem ser respondidas positivamente:
- As repercussões do evento sobre a saúde pública são graves?
- O evento é inabitual ou inesperado?
- Há um risco importante de propagação internacional?
-
Há um risco importante de restrição a viagens internacionais ou ao comércio internacional?
Após a notificação, o Diretor Geral da OMS pode convocar um Comitê de Emergências, composto por especialistas no tema, para avaliação do caso.
A decisão de determinar uma ESPII é baseada na informação do Estado membro, no instrumento de decisão contido no Anexo 2 do RSI, nas recomendações do Comitê, em evidências científicas e na avaliação dos riscos para a saúde humana, do potencial de alastramento da doença e no risco de interferir no tráfego internacional, segundo Art. 12 do RSI. Entretanto, “o que define uma ESPII é sua dimensão internacional, e não a sua gravidade ou letalidade. Trata-se de uma decisão técnica, apesar de suas evidentes consequências políticas” (VENTURA, 2016a); ou, ainda, refere-se ao próprio risco de uma doença extrapolar seu local de origem (VENTURA, 2016b).
Fonte: Adaptado de International Health Regulations (2016)
Considerações finais

Pode-se observar que existem muitos fatores que interferem na declaração de uma emergência de importância internacional. Nos países da América Latina, a vivência de emergências sanitárias se coloca no dia-a-dia das suas populações, sendo ou não considerada pela arena de políticas globais, como de importância internacional.
Esse modo de operar pode ser passível de questionamentos e críticas e não funciona perfeitamente, posto que muitos interesses convergem e divergem no sentido da resposta a esses eventos.
O conceito de sindemia pode ser útil para um entendimento mais factível do que é a realidade dos nossos países: complexa e multifatorial, que implica positiva ou negativamente na preparação, na detecção, na resposta e, especialmente, no impacto nos nossos povos.
Nesse sentido, a participação da sociedade civil nessa arena torna-se fundamental, como um agente que pode influenciar as agendas e estabelecer linhas de ação.
A saúde global deve responder às necessidades das populações afetadas cotidianamente; afinal, é para elas (ou deveria ser) que se dirigem suas ações, sendo sua participação e co-construção urgentes e indispensáveis para a construção da solidariedade e da equidade.
Resumo da aula
Esta aula busca descrever a estrutura de governança da Organização Mundial da Saúde e do seu braço nas Américas, a Organização Panamericana da Saúde, com foco principal para as emergências de saúde pública (o Regulamento Sanitário Internacional). Além disso, discutimos a atuação de agentes não estatais na organização e apresentamos uma visão crítica sobre as emergências do ponto de vista dos países do Sul, destacando conceitos importantes como a sindemia.
Leitura Recomendada
- Entenda o que é uma pandemia e as diferenças entre surto, epidemia e endemia
- Regulamento sanitário internacional, emergências de saúde pública, liberdades individuais e soberania
- Emergências de saúde pública: conceito, caracterização, preparação e resposta
- Brasil - Saúde Global em tempos de globalização Saúde Global em tempos de globalização
- A pandemia de COVID-19: securitização, crise neoliberal e a vulnerabilização global
- Crise e Reforma da Organização Mundial da Saúde
- Serie vol. 6 - El Derecho desde la calle Introducción Critica (espanhol)
- Offline: COVID-19 is not a pandemic (inglês)
-
Social protection response to the COVID-19 crisis: options for developing countries (inglês)