Módulo 2 | Aula 3 Tratamento farmacológico do diabetes: classes terapêuticas disponíveis e suas características
Insulinoterapia

A insulinoterapia é quando o tratamento da diabetes é feito através de administração da insulina.
Os esquemas de insulinoterapia para pessoas com diabetes tipo 1 ou tipo 2 em estágios avançados, quando a secreção de insulina falha completamente, devem imitar a secreção fisiológica de insulina presente em indivíduos sem diabetes. Isso significa manter uma secreção estável ao longo das 24 horas do dia, com picos de secreção durante as refeições.
Para alcançar isso, estão disponíveis insulinas de curta, intermediária e longa duração, cada uma com diferentes tempos de início e pico após a injeção. As insulinas de ação rápida, conhecidas como insulinas bolus ou insulinas prandiais, são um componente indispensável da terapia basal-bolus. As principais classes estão apresentadas na Tabela a seguir.
Tabela com as formulações de insulinas e análogos, com cinco colunas divididas em: tipos de insulina, apresentação/concentração, início, pico e duração.
| Tabela 1: Formulações de insulinas e análogos disponíveis na Relação Nacional de Medicamentos Essenciais - RENAME 2022 | ||||
|---|---|---|---|---|
| TIPOS DE INSULINA | APRESENTAÇÃO / CONCENTRAÇÃO | INÍCIO* | PICO* | DURAÇÃO* |
| INSULINAS BASAIS | ||||
| Insulina intermediária |
frasco-ampola com 10 mL de suspensão na concentração de 100 UI/ ml ou caneta com 3ml de suspensão na concentração de 100 UI/ ml |
2-4h | 4-10h | 10-18h |
| Análogo de ação longa |
100 UI/ml solução injetável com sistema de aplicação |
2-4h | 4-10h | 20-24h |
| Análogo de ação intermediária |
solução injetável com sistema de aplicação 100 UI/ml |
1-3h | 6-8h | 18-22h |
| Análogo de ação ultralonga | 300 UI/ ml- solução injetável com sistema de aplicação | 6h | 36h | |
| INSULINAS PRANDIAIS OU BOLUS | ||||
| Insulina humana regular1 |
frasco-ampola com 10 mL de suspensão na concentração de 100 UI/ ml ou caneta com 3ml de suspensão na concentração de 100 UI/ ml |
30-60 min | 2-3h | 5-8h |
| Análogos de ação rápida ultrarrápida |
100 UI/ ml solução injetável com sistema de aplicação |
5-15 min | 30-60 min | 3-5h |
Rotina que envolve tomar uma forma de insulina de ação mais longa para manter os níveis de glicose no sangue estáveis durante períodos de jejum e injeções separadas de insulina de ação mais curta para evitar aumentos nos níveis de glicose no sangue resultantes das refeições.
Além das tradicionais insulinas humana NPH e regular, disponíveis aos municípios por constarem no componente básico da Assistência Farmacêutica, há os análogos da insulina, que são opções terapêuticas mais novas e apresentam algumas vantagens para a insulinização basal ou prandial: melhoram o controle glicêmico com menor incidência de hipoglicemia noturna.
Devido ao custo elevado, os análogos de insulina fazem parte do componente especializado da Assistência Farmacêutica e são reservados para situações específicas, com critérios definidos nos Protocolos Clínicos e Diretrizes Terapêuticas.
Para o tratamento com insulina, ou insulinoterapia, é comum o uso da basal-bolus, que deve ser instituída precocemente, com múltiplas aplicações diárias de insulina (múltiplas doses de insulina – MDI).
Habitualmente, a secreção basal de insulina é "mimetizada" por uma ou duas injeções ao dia de insulina de ação intermediária ou longa, e o componente "bolus" é dividido em três a quatro injeções imediatamente antes das refeições (chamadas injeções pré-prandiais) por dia, com aplicação 30 minutos antes do início da refeição para a insulina humana regular, 20 minutos antes do início da refeição para os análogos rápidos e imediatamente antes da refeição para os análogos ultrarrápidos.
As insulinas humanas NPH e regular, disponibilizadas pelo Ministério da Saúde para os municípios, favorecem essa terapia para a maioria dos usuários com diabetes tipo 1 e são amplamente utilizadas na Atenção Primária à Saúde (APS).
Em alternativa a essa estratégia, existe a bomba de infusão de insulina (sistema de infusão contínua de insulina – SICI), mas não é disponibilizada pelo SUS.
As necessidades diárias de insulina no diabetes tipo 1 podem ser estimadas a partir do peso corporal, tipicamente variando entre 0,4 U/kg/dia a 1,0 U/kg/dia. Doses maiores podem ser requeridas durante a puberdade, gestação ou infecções.
A insulinoterapia para pessoas com diabetes tipo 2 está indicada quando há falha no controle glicêmico com o uso de um ou mais antidiabéticos (ADOs) de 6 diferentes classes. Nestas situações, pode ser incluído ao tratamento com antidiabéticos (ADOs), insulina basal ou de ação rápida.
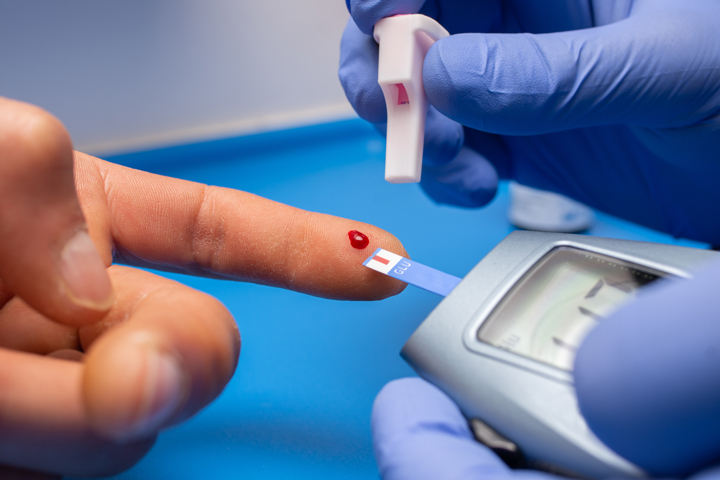
É crucial monitorar a glicemia para fazer ajustes nas doses de insulina. Para realizar esses ajustes, é necessário fazer a automonitorização da glicemia capilar (AMGC), utilizando um glicosímetro, que requer a inserção de uma gota de sangue capilar em uma fita biossensora descartável.
A glicemia capilar pode ser medida na farmácia ou em casa. Pode ser feita em jejum, pela manhã, e/ou antes das principais refeições, como almoço e jantar, ou após as refeições, entre 1 e 2 horas depois. O monitoramento frequente e bem orientado indicará os momentos em que há falta ou excesso da ação da insulina ao longo do dia, permitindo ajustar as doses conforme necessário.
