Aula 2
Diabetes na gravidez
Objetivos de aprendizagem:
- Compreender as diferenças entre o diabetes mellitus prévio e o diabetes mellitus gestacional, considerando sua fisiopatologia, fatores de risco e impactos na gestação. Identificar os critérios diagnósticos utilizados para o diagnóstico do diabetes mellitus gestacional, segundo diretrizes clínicas atualizadas.
- Explicar à gestante como é realizado o Teste Oral de Tolerância à Glicose (TOTG), incluindo preparo.
- Auxiliar a gestante na coleta e no registro adequado das medidas do Mapa Glicêmico domiciliar, utilizando técnicas corretas de monitoramento.
- Analisar os valores registrados no Mapa Glicêmico para reconhecer alterações que indiquem descontrole glicêmico.
-
Propor medidas não farmacológicas adequadas ao contexto da gestante para o controle da glicemia, como dieta equilibrada e prática de atividade física.
Diabetes Mellitus na gravidez
O Diabetes Mellitus (DM) representa um conjunto de distúrbios metabólicos caracterizados por hiperglicemia consequente à deficiência insulínica. Essa deficiência pode ser decorrente da produção pancreática reduzida, de inadequada liberação e/ou da resistência periférica ao hormônio.

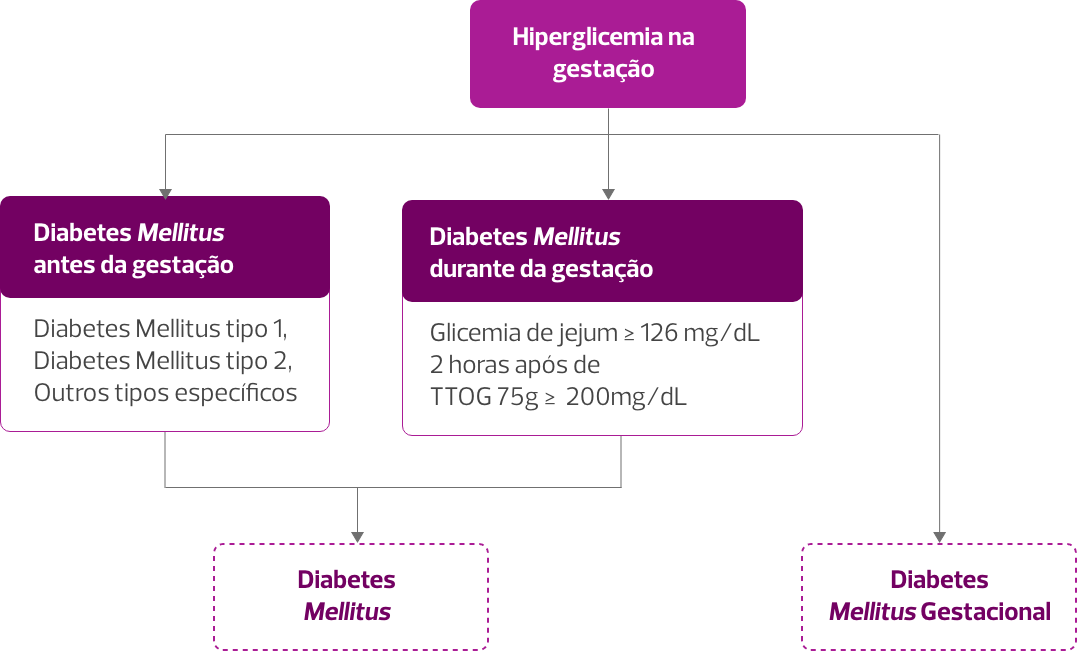
> Como classificar o diabetes na gestação?
O diabetes mellitus é classificado, basicamente, em diabetes mellitus pré-gestacional e diabetes mellitus gestacional.
Entenda as diferenças:
Diabetes mellitus pré-gestacional
A doença já existia antes da gravidez.
Diabetes mellitus gestacional
A doença surge durante a gravidez.
Acontece que, algumas vezes, a mulher engravida sem saber que já tinha diabetes. Nestes casos o diabetes “pré-gestacional” é diagnosticado pela primeira vez na gravidez. O diagnóstico diferencial é feito pelo médico da equipe de saúde.
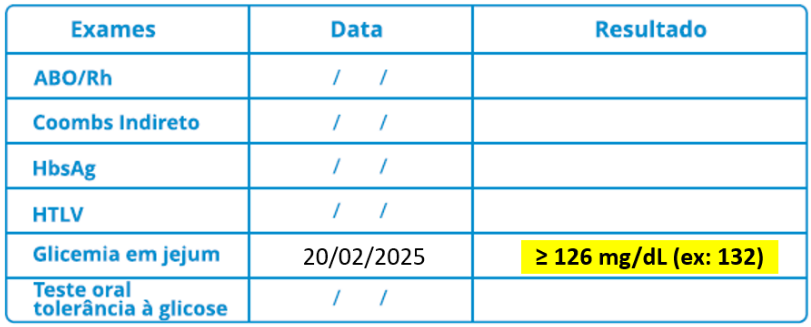
A seguir, entenda quais são os parâmetros para identificar a hiperglicemia na gestação:
Como o diabetes pré-gestacional deve ser registrado na caderneta de gestante?
O diabetes pré-gestacional pode aparecer na Caderneta de Gestante de duas maneiras:
Tanto o Diabetes mellitus pré-gestacional quanto o Diabetes mellitus gestacional podem apresentar complicações para a mãe ou o feto. Conheça possíveis complicações no quadro abaixo:
| PERINATAIS | |
|---|---|
| Maternas | Fetais |
|
|
| FUTURAS | |
| Maternas | Prole |
|
|
Existem diferenças importantes na frequência das complicações. Anomalias congênitas, aborto e mortalidade perinatal são mais frequentes entre mulheres com DM pré-gestacional, principalmente se a glicemia estiver descompensada no momento da concepção.
Conheça possíveis anomalias em cada tipo de diabetes:
| Anomalias congênitas / aborto | Mortalidade perinatal / materna | Macrossomia e neonatal | DM futuro na prole | Hipertensão na gravidez | DM futuro na mãe | |
|---|---|---|---|---|---|---|
|
|
+ | + | + | + | + | n/a |
|
|
+ | + | + | + | + | n/a |
|
|
? | ? | + | ? | + | + |
Uma das complicações mais frequentes em todos os tipos de diabetes é o crescimento fetal aumentado que pode ser macrossomia (peso ao nascer > 4.000) ou Grande para a Idade Gestacional (peso > p90 para a idade gestacional).
Atenção!
Fetos grandes podem levar a partos difíceis e traumáticos para a mãe ou o feto. O maior temor é a distocia de ombro, uma situação em que, após o nascimento da cabeça, ocorre a impactação do ombro no canal de parto. Nestes casos, manobras são necessárias para a liberação do ombro fetal.
O que pode ser feito pelo ACS?
Se na sua área existem mulheres em idade fértil com diagnóstico, converse com elas sobre planejamento reprodutivo. Se estão considerando gravidez, busque saber como está seu controle glicêmico. Se o controle glicêmico estiver ruim, agende uma consulta com a equipe de saúde. O ideal é que a glicemia esteja bem controlada antes da concepção.
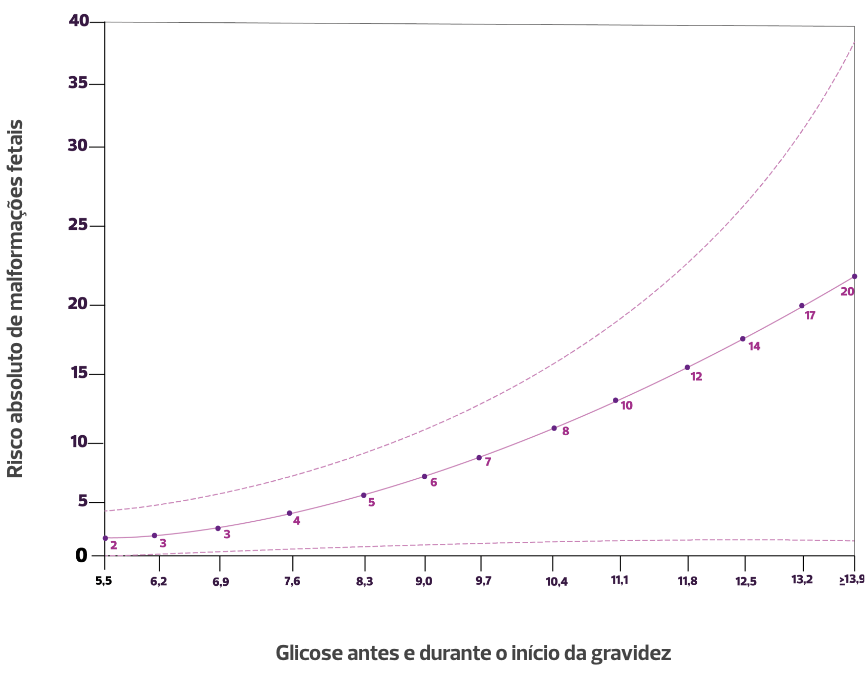
Percebeu como é importante engravidar com bom controle glicêmico?
Rastreio e diagnóstico do DMG
O rastreio e diagnóstico do Diabetes mellitus gestacional (DMG) é feito através da Glicemia de Jejum, no primeiro trimestre; e/ou Teste Oral de Tolerância à Glicose (TOTG) com sobrecarga de 75g de glicose, entre 24-28 semanas.
- Se a glicemia de jejum ≥ 92 mg/dL e < 126 mg/dL nos exames de primeiro trimestre, isso já é diagnóstico de DMG.
-
Mas se a glicemia de jejum < 92mg/dL nos exames de primeiro trimestre, então o TOTG deve ser feito entre 24-28 semanas. Se o TOTG vier alterado, o diagnóstico de DMG é confirmado. Se o TOTG é normal, o diagnóstico é descartado e mais nenhum exame de glicose precisa ser realizado durante a gravidez.

Exame de Teste Oral de Tolerância à Glicose (TOTG)

O teste começa com uma glicemia de jejum, como todas as outras. A seguir, a mulher ingere 200-300 mL de uma solução de dextrosol (75g).
Os valores normais apresentados no exame são:

Se um único valor estiver acima desses pontos de corte, o exame é considerado alterado e o diagnóstico de DMG confirmado.
Atenção!
Se a mulher iniciar o pré-natal tardiamente, ainda é possível realizar o TOTG; quando a primeira consulta acontece a partir de 20 semanas, o exame deve ser feito entre 24 e 28 semanas, e se ocorrer após 28 semanas, o TOTG 75 g deve ser realizado imediatamente.
Algumas mulheres podem não gostar desse exame por causa do sabor da solução de dextrosol, ou por causa das três picadas com agulha para coletar o sangue. Algumas simplesmente não toleram a solução e vomitam. Tranquilize e oriente. Em casos extremos, com náuseas e vômitos intensos, o TOTG pode ser dispensado. Mas nestes casos, deve-se fazer a glicemia de jejum.
Alguns laboratórios não realizam o TOTG após 75 g de dextrosol. Pensando nisso, o Ministério da Saúde do Brasil propôs duas estratégias. Entenda cada uma delas a seguir:
> Estratégia 1: Viabilidade financeira e disponibilidade técnica total
O Teste Oral de Tolerância à Glicose (TOTG) é feito entre 24-28 semanas. O diagnóstico de DMG é feito com uma glicemia de jejum ≥ 92 mg/dL ou pelo menos um valor alterado ao TOTG. A taxa de detecção é de 100%.
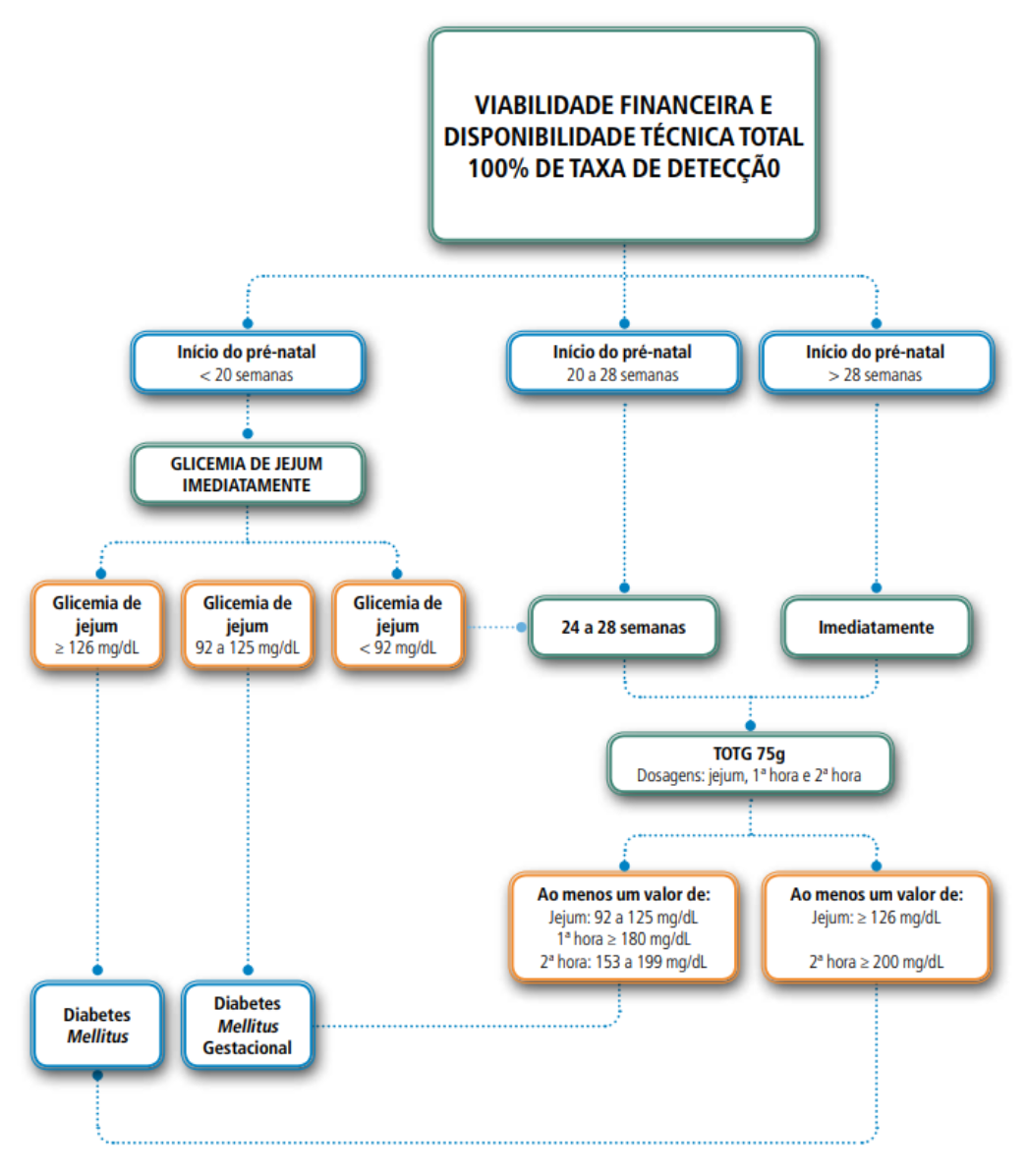
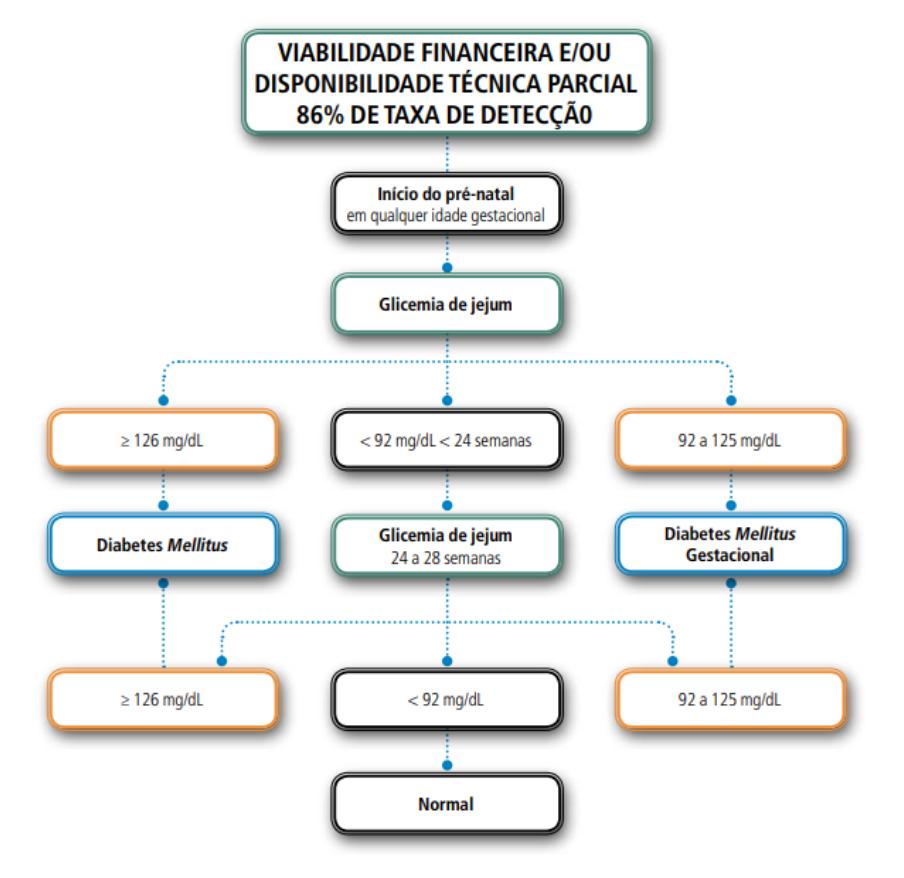
> Estratégia 2: Viabilidade financeira e/ou disponibilidade técnica parcial
Neste caso não há a oferta de TOTG. O diagnóstico é feito com uma glicemia de jejum ≥ 92 em qualquer momento da gravidez. As mulheres que realizaram exame de glicemia no início da gravidez devem repetir o teste entre 24-28 semanas. Esta estratégia detecta 86% dos casos.
Manejo pós diagnóstico
O diagnóstico de DMG pode causar ansiedade, medo, preocupação. A equipe de saúde precisa explicar o significado do diagnóstico, esclarecendo dúvidas e propondo o tratamento apropriado.
Feito o diagnóstico de Diabetes na gravidez, o pré-natalista deve estabelecer um plano de cuidado. Observe a seguir os 4 passos para definir o plano:
> Passo 1: Fornecer informações e orientações à paciente
Devem ser fornecidas de forma individual, no consultório, logo após o diagnóstico. Porém, podem ser complementadas por atividades em grupo. O uso de folhetos informativos também pode ser incorporado como estratégia de reforço às orientações. Nesse sentido, o agente comunitário de saúde pode contribuir promovendo oficinas com gestantes para a produção colaborativa de folhetos sobre o tema, estimulando o engajamento, o entendimento e a troca de experiências entre as participantes.
Exemplo de panfleto

> Passo 2: Estabelecer o nível da atenção onde a paciente será acompanhada
Segundo o Manual de Alto Risco do Ministério da Saúde (2022), mulheres com DM tipo 1 e tipo 2 (e DMG complicada) devem ser encaminhadas para um serviço de alto risco.
Mulheres com DMG bem controlada sem medicação e sem repercussão podem ser acompanhadas na APS “com apoio de equipe multiprofissional ou com apoio de ambulatório pré-natal de alto risco”.
| Risco Médio ou Intermediário | Alto Risco |
|---|---|
|
Diabetes gestacional controlada sem medicação e sem repercussão fetal. |
Diabetes mellitus 1 e 2. |
|
Atenção Primária à Saúde com apoio de equipe multiprofissional ou com apoio de ambulatório pré‑natal de alto risco. |
Ambulatório pré‑natal de alto risco ou ambulatório de pré‑natal especializado. |
Atenção!
Mesmo quando a gestante for encaminhada para serviço de alto risco, deverá ser acompanhada periodicamente pela equipe de APS (agentes comunitários de saúde, técnicos de enfermagem, enfermeiros e médicos) do território em que ela está adscrita. Algumas ações que ocorrem na APS não são oferecidas na assistência especializada.
> Passo 3: Orientar sobre terapia nutricional e atividade física
O cuidado pré-natal promovido pela equipe multidisciplinar, com ações educativas e adaptadas para a realidade de cada mulher, deve fazer parte das rotinas diárias dos profissionais e serem encaradas como estratégias para a redução da morbimortalidade.
• Terapia Nutricional
Considerando que nem todas Unidades Básicas de Saúde (UBS) possuem nutricionista para atendimento individual da gestante com DMG, as recomendações para terapia nutricional apresentadas, a seguir, devem ser implantadas de acordo com a viabilidade financeira e técnica disponível na localidade.
| Viabilidade financeira e disponibilidade técnica total | Viabilidade financeira e disponibilidade técnica parcial |
|---|---|
|
|
• Programa de exercício físico
A prática de exercícios em todas as fases da vida mantém e melhora a aptidão cardiorrespiratória, reduz o risco de obesidade e comorbidades associadas e resulta em maior longevidade.
Na ausência de complicações médicas ou obstétricas ou contraindicações a prática de exercícios físicos na gravidez é segura e desejável. As gestantes devem ser encorajadas a continuar ou a iniciar essa prática, optando por modalidades que ofereçam maior segurança e conforto para o período gestacional.
> Passo 4. Iniciar o monitoramento da glicemia
A monitorização da glicemia deve ser realizada a partir do diagnóstico e até o pós-parto. A automonitorização da glicemia capilar, utilizando fitas reagentes com leitura em um medidor digital de glicose (glicosímetro), é considerado o método mais indicado para avaliação do controle glicêmico da mulher com diagnóstico de diabetes.
Frequência da medição glicêmica
A frequência das medidas de glicemia varia conforme a viabilidade financeira e disponibilidade técnica local e o uso ou não de medicamentos.
A Unidade deve disponibilizar glicosímetro e tiras reagentes para gestantes com diagnóstico de diabetes. Esses insumos devem ser utilizados de forma adequada, com base em prescrição médica, conforme o fluxo estabelecido pela rede de saúde.
Após o diagnóstico de Diabetes Mellitus Gestacional (DMG), é fundamental iniciar imediatamente o mapa glicêmico. A avaliação das medidas de glicemia capilar é o único meio eficaz para determinar a necessidade de introdução de medicamentos. Em geral, considera-se a necessidade de medições em jejum e após as principais refeições.

> Quantas vezes por dia a mulher precisa medir a sua glicemia? Em quais horários?
A frequência das medidas de glicemia varia conforme a viabilidade financeira e disponibilidade técnica local e o uso ou não de medicamentos.
Frequência de realização do monitoramento da glicemia capilar de acordo com o tratamento para diabetes gestacional
| Pacientes tratadas com medidas não farmacológicas | |
|---|---|
|
Viabilidade financeira e disponibilidade técnica total. Perfil diário de 4 pontos: Jejum, pós‑café, pós‑almoço, pós‑jantar. |
Viabilidade financeira e disponibilidade técnica parcial. Perfil de 4 pontos 3 vezes por semana: Jejum, pós‑café, pós‑almoço, pós‑jantar. |
| Pacientes tratadas com medidas farmacológicas | |
|
Viabilidade financeira e disponibilidade técnica total. Perfil diário de 6 pontos: Jejum, pós‑café, antes do almoço, pós‑almoço, antes do jantar, pós‑jantar. |
Viabilidade financeira e disponibilidade técnica parcial. Perfil diário de 4 pontos: Jejum, pós‑café, pós‑almoço, pós‑jantar. |
Mapa Glicêmico
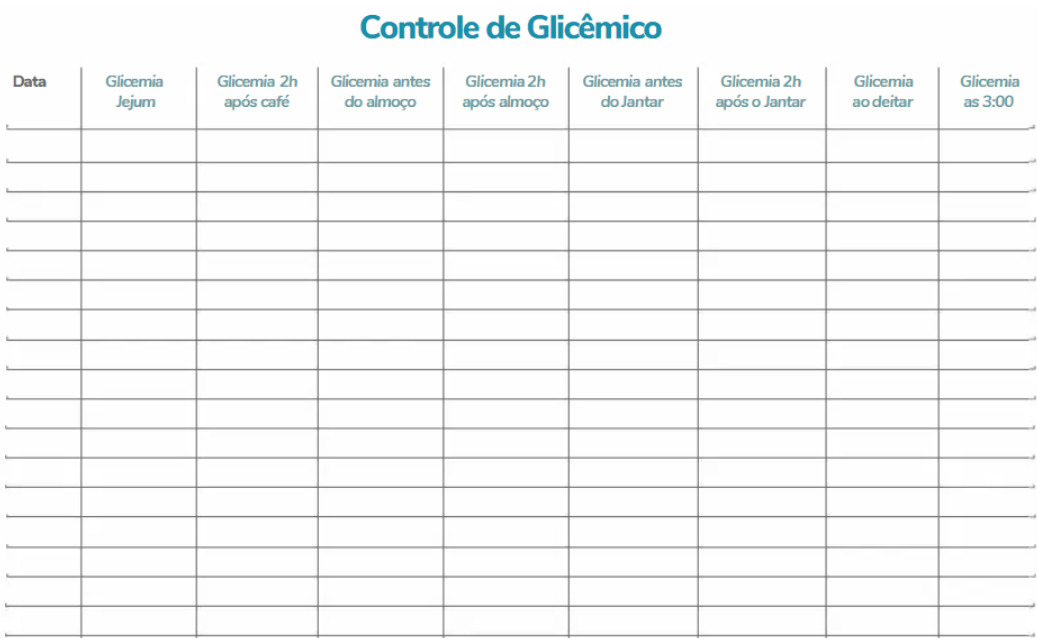
As medidas registradas no glicosímetro devem ser anotadas em uma planilha de papel, que deve ser fornecida pela unidade de saúde. Cada unidade pode elaborar seu próprio impresso. A quantidade de vezes e os horários serão estabelecidos pelo médico.
Exemplo de planilha para controle glicêmico
> Como saber se a glicemia está controlada?
A avaliação da curva glicêmica é uma tarefa da equipe de saúde (médicos e enfermeiros com ou sem suporte de telemonitoramento). As metas de controle glicêmico na gestação são as seguintes:
Metas de Controle Glicêmico na Gestação
| Horário da Medida | Limite de Glicemia |
|---|---|
| Jejum | < 95 mg/dL |
| 1 hora após as refeições | < 140 mg/dL |
| 2 horas após as refeições | < 120 mg/dL |
É com base na leitura dessas medidas que o médico vai decidir se a mulher precisa ou não de tratamento com medicamentos (que podem ser insulina ou hipoglicemiante oral, como metformina).
Observe os mapas glicêmico A e B
| Mapa glicêmico A | |||
|---|---|---|---|
| Data | Jejum | 2 h pós almoço | 2 h pós jantar |
| 1 | 91 | 119 | 123 |
| 2 | 90 | 110 | 119 |
| 3 | 89 | 98 | 90 |
| 4 | 97 | 112 | 99 |
| 5 | 90 | 110 | 100 |
| 6 | 92 | 116 | 106 |
| 7 | 101 | 110 | 120 |
| Mapa glicêmico B | |||
|---|---|---|---|
| Data | Jejum | 2 h pós almoço | 2 h pós jantar |
| 1 | 110 | 140 | 156 |
| 2 | 90 | 110 | 119 |
| 3 | 89 | 137 | 110 |
| 4 | 105 | 127 | 139 |
| 5 | 97 | 120 | 132 |
| 6 | 92 | 132 | 123 |
| 7 | 101 | 110 | 134 |
No Mapa Glicêmico A, existem algumas medidas alteradas (apenas 3 em 21 medidas), mas a maioria está normal. A gestante provavelmente não precisará de medicamentos. No Mapa Glicêmico B, a maioria da glicemia está alterada. Nesse caso, o uso de medicamentos está indicado. A decisão de iniciar medicamentos, nestes casos, é sempre do médico.
Aspectos Específicos do Pré-Natal em Mulheres com Diabetes: Além do Controle Glicêmico
Como o crescimento fetal aumentado pode ser uma complicação do diabetes, a equipe deve acompanhar o crescimento fetal. A forma mais precisa de fazer isso é através do ultrassom. A quantidade de exames vai depender das condições locais (disponibilidade técnica e financeira). Em condições ideais, um ultrassom deve ser realizado mensalmente, a partir de 24 semanas.
Se a mulher é acompanhada em serviço pré-natal de alto risco, o exame de ultrassom costuma ser agendado na clínica.
| Disponibilidade técnica e financeira | Recomendação |
|---|---|
| TOTAL | US obstétrica, iniciada a partir da 24ª semana, com intervalo de quatro semanas. Individualizar o acompanhamento, com intervalo mínimo de 15 dias, se diagnosticados desvios do crescimento fetal. |
| PARCIAL | US obstétrica, iniciada entre 28 e 32 semanas, sendo indicada a repetição dessa propedêutica na 36ª semana para pacientes com controle glicêmico adequado. Individualizar o acompanhamento na presença de descompensação clínica e de desvios do crescimento fetal. |
Cuidados com a Insulinoterapia
O momento do parto em gestantes diabéticas deve ser individualizado, de acordo com as particularidades de cada caso. Em muitas situações, pode ser necessário antecipar o parto por meio de uma indução, desde que não haja contraindicação ao parto normal. É importante destacar que o diabetes, por si só, não representa uma contraindicação para o parto normal.

> Depois do parto, como deve ser o seguimento?
- Em diabéticas pré-gestacionais, o seguimento deve continuar como já era antes da gravidez. Insulina e outros hipoglicemiantes não contraindicam a amamentação.
-
No caso do diabetes gestacional, um TOTG deve ser realizado em 6 semanas após o parto. Uma das principais complicações do DMG é o aparecimento de diabetes mellitus ao longo da vida. Por isso a equipe de saúde deve manter a vigilância, fazendo busca ativa, mesmo que as glicemias após o parto estejam normais.
O diabetes na gravidez exige diagnóstico precoce, controle rigoroso e acompanhamento contínuo. O agente comunitário de saúde tem papel essencial no apoio à gestante, reforçando orientações, monitorando o mapa glicêmico e facilitando o acesso à equipe de saúde.
Atividade
Em relação ao diabetes na gravidez, é correto afirmar que: