
Aula 1
Hipertensão na gravidez
Objetivos de aprendizagem:
- Conhecer o papel das três demoras na mortalidade materna.
- Discutir as diferentes formas de hipertensão na gravidez, em particular a diferença entre HAC e PE.
- Analisar a periodicidade das sorologias na caderneta da gestante, comparando com o protocolo vigente.
- Identificar os fatores de risco clínicos para pré-eclâmpsia.
- Orientar as medidas de prevenção para pré-eclâmpsia (AAS, cálcio e atividade física).
- Conhecer os critérios diagnósticos para pré-eclâmpsia.
-
Reconhecer os sinais de alerta para pré-eclâmpsia.
Por que hipertensão na gravidez é uma questão importante para o profissional da atenção primária?
A hipertensão na gravidez é uma questão crítica para a atenção primária, pois é uma das principais causas de mortalidade materna, tanto no Brasil quanto no mundo. No entanto, muitos casos são evitáveis. Uma abordagem adequada e um atendimento eficiente e ágil são fundamentais para prevenir a morte materna por hipertensão. Atrasos na triagem, diagnóstico, transporte e tratamento podem ter consequências fatais. É essencial reforçar a importância de um atendimento rápido e eficaz para salvar vidas.
Clique aqui e assista ao vídeo sobre o Cuidado integral a gestantes e bebês e a Rede Alyne
No Brasil, em 2019, foram notificados 1.576 óbitos maternos. Após aplicação de fator de correção de 1.05, este número pode chegar a 1.655. As causas obstétricas diretas foram responsáveis por 65,7% dos óbitos. Entre estas, 370 óbitos foram devidos à hipertensão na gravidez (20% do total de óbitos).
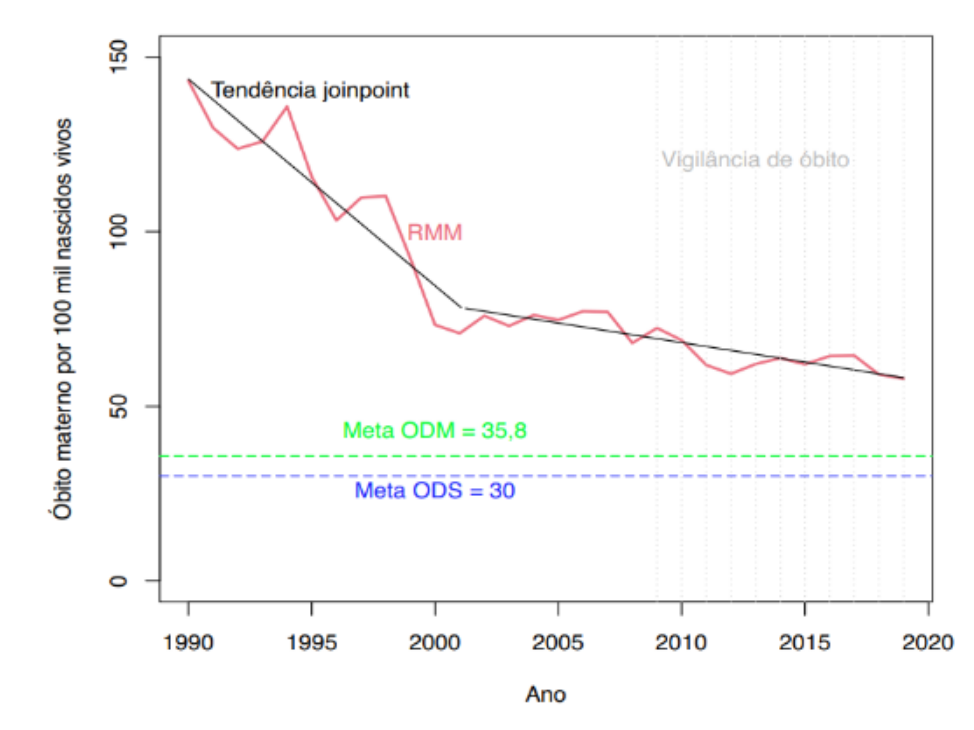
Também é uma das principais causas de morbidade materna e fetal/neonatal. Isto é, mesmo quando não ocorre morte materna, podem ocorrer complicações graves para a mãe ou para o bebê.
Veja as principais causas de morbidade materna e fetal/neonatal:
Mortalidade materna por hipertensão
Por que as mulheres têm morrido por hipertensão, apesar de ser uma causa prevenível?
Um estudo analisou os óbitos por hipertensão e identificou atrasos nos diferentes níveis de atenção. Observe o quadro a seguir, e identifique os atrasos que ocorrem na APS.
Circunstâncias e fatores relacionados à assistência à gestação, ao parto e ao puerpério a partir da causa da morte por hipertensão
| Circunstâncias da causa da morte | Fatores relacionados à assistência à gestação, parto e puerpério | |
|---|---|---|
|
Demora na identificação da complicação (1.ª colocação) |
|
|
|
Diagnóstico tardio da hipertensão (2.ª colocação) |
|
|
|
Dificuldade na referência e contrarreferência (3.ª colocação) |
|
|
> Atuação de profissionais da atenção primária na prevenção da mortalidade materna por hipertensão
O tempo é crucial na obtenção de cuidados adequados para evitar mortes maternas.
- Fatores que interferem na busca pelo cuidado adequado determinam as chances de vida e morte.
-
Muitas mulheres que morrem em decorrência de complicações na gestação chegam tarde aos locais em que poderiam receber cuidados adequados.
O modelo para o estudo da mortalidade materna proposto por Thaddeus S e Maine D (1994), considera o tempo para a obtenção de cuidados obstétricos adequados como a variável mais importante para a redução da mortalidade materna.
Confira a seguir, as três fases do modelo:
- Fase I - Demora na decisão de procurar cuidados pelo indivíduo e / ou família;
- Fase II - Demora em chegar a uma unidade de cuidados adequados de saúde;
-
Fase III - Demora em receber os cuidados adequados na instituição de referência.
Para reduzir a mortalidade materna é necessário que todas as mulheres tenham acesso a cuidados obstétricos de emergência oportunamente!
Clique aqui e assista o vídeo e os slides sobre: O Papel das Demoras na Provisão de Cuidados Adequados às Complicações Maternas

De que maneira o agente comunitário de saúde pode contribuir para reduzir cada uma dessas demoras?
Reflita sobre essa pergunta e discuta com sua equipe.
> Identificação da hipertensão na gravidez
Hipertensão é identificada através da mensuração da pressão arterial com um esfigmomanômetro.
É considerada anormal sempre que: PAS ≥ 140 mmHg ou PAD ≥ 90 mmHg. Medidas alteradas precisam ser confirmadas por outra mensuração.
Clique aqui e saiba mais sobre como aferir a pressão arterial (PA) no material do Ministério da Saúde.
> Medida da PA em gestantes obesas
Nos indivíduos obesos, o uso de um manguito com tamanho e forma ideais em relação ao braço do paciente é de importância primordial. A escolha do manguito apropriado depende não apenas da circunferência do braço, mas também de sua forma. Manguitos mais longos e largos são necessários nesses pacientes para não haver superestimação da PA. A abordagem do antebraço deve ser considerada válida e pode ser usada em contextos clínicos para medir a PA, quando a medição do braço for desafiadora na obesidade grave (circunferência superior a 50 cm, em que não há manguito disponível).
> Avaliação das medidas da PA
A pressão arterial (PA) é um dos principais indicadores de saúde cardiovascular e sua interpretação é essencial para um diagnóstico preciso. Conhecer a classificação diagnóstica da hipertensão arterial é fundamental para identificar precocemente alterações nos níveis de pressão e adotar as condutas adequadas para cada caso.
No contexto da gravidez, a avaliação da PA exige ainda mais atenção, pois valores alterados podem indicar condições distintas, como hipertensão arterial crônica ou pré-eclâmpsia. Embora ambas apresentem aumento da pressão arterial, suas causas, evolução e impactos na saúde materno-fetal são diferentes.
A seguir, conheça a classificação detalhada da hipertensão arterial em adultos e suas particularidades da PA durante a gestação, diferenciando os principais tipos de doenças hipertensivas que podem surgir nesse período.
Classificação diagnóstica da hipertensão arterial (adultos com mais de 18 anos de idade)
| PAD (mmHg) | PAS (mmHg) | Classificação |
|---|---|---|
| < 85 | < 130 | Normal |
| 85–89 | 130–139 | Normal limítrofe |
| 90–99 | 140–159 | Hipertensão leve (estágio 1) |
| 100–109 | 160–179 | Hipertensão moderada (estágio 2) |
| > 110 | > 180 | Hipertensão grave (estágio 3) |
| < 90 | > 140 | Hipertensão sistólica isolada |
Porém, nem todas as medidas alteradas de PA têm o mesmo significado na gravidez. É fundamental distinguir hipertensão arterial crônica e pré-eclâmpsia. As duas condições apresentam PA elevada, porém as duas condições apresentam evolução diferentes. Veja abaixo:
Hipertensão arterial crônica é uma doença que já existia antes da gravidez. Como a paciente podia não ter conhecimento, admite-se que toda hipertensão diagnosticada antes de 20 semanas é HAC.
Pré-eclâmpsia e Hipertensão gestacional são doenças hipertensivas que aparecem durante a gravidez, a partir de 20 semanas.
Diagnóstico diferencial das doenças hipertensivas na gravidez
| Condição | Definição | |
|---|---|---|
| Hipertensão arterial crônica (HAC) | Presença de hipertensão relatada pela gestante ou identificada antes da 20.ª semana de gestação (lembrar de solicitar proteinúria de base até 20 semanas — junto com rotina). | |
| Hipertensão aparecendo na gravidez | Hipertensão gestacional | Identificação de hipertensão arterial, em gestante previamente normotensa, a partir da 20.ª semana de gestação — porém sem proteinúria ou manifestação de outros sinais/sintomas relacionados à pré‑eclâmpsia. |
| Pré‑eclâmpsia |
Identificação de hipertensão arterial, em gestante previamente normotensa, a
partir da 20.ª semana de gestação —
associada à proteinúria significativa. Na ausência de proteinúria, também se considera pré‑eclâmpsia quando a hipertensão arterial for acompanhada de comprometimento sistêmico ou disfunção de órgãos‑alvo. |
|
Gestantes com Hipertensão arterial crônica (HAC) também podem apresentar pré-eclâmpsia (sobreposta). A HAC é um dos principais fatores de risco para pré-eclâmpsia. E pré-eclâmpsia ocorrendo em gestantes portadoras de HAC pode ser mais grave. Por isso mulheres com HAC são consideradas gestantes de alto risco.
Qual o papel da Atenção Primária em Saúde na abordagem das doenças hipertensivas na gravidez?
-
Identificar e atuar sobre fatores de risco conhecidos da pré-eclâmpsia, desde a primeira consulta;
-
Identificar a hipertensão na gravidez;
-
Reconhecer e agir apropriadamente sobre sinais e sintomas após 20 semanas de gestação (evitar as demoras).
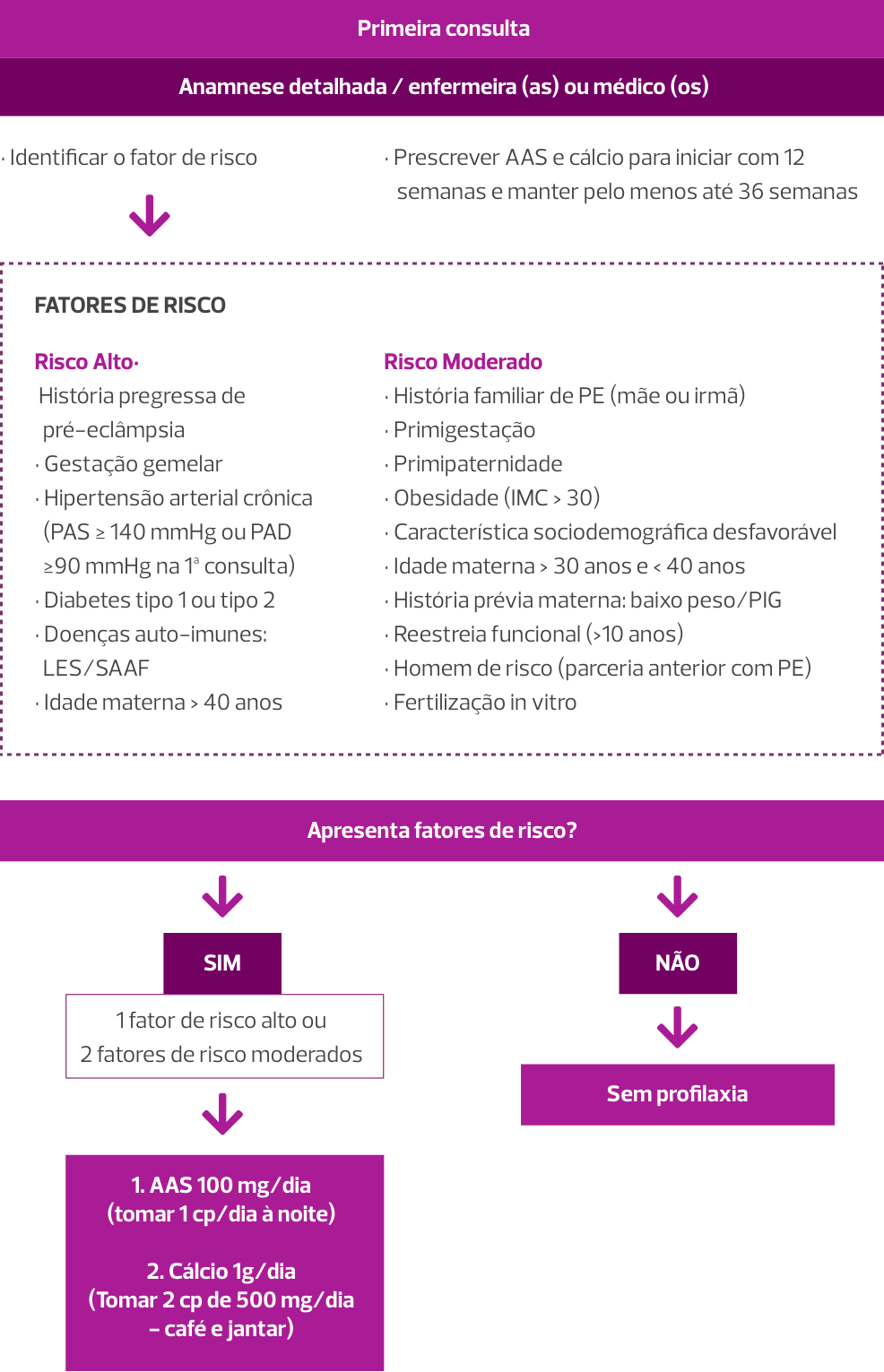
> Fatores de risco para pré-eclâmpsia e como eles podem ser identificados
O pré-natalista deve buscar marcadores de risco para pré-eclâmpsia na primeira consulta de pré-natal.
Conheça os riscos moderados e fatores de risco maiores da pré-eclâmpsia a seguir:
| Fatores de risco moderados | Fatores de risco maiores |
|---|---|
|
|
Várias meta-análises e revisões sistemáticas têm buscado estabelecer os fatores de risco ambientais, biológicos e genéticos para pré-eclâmpsia.
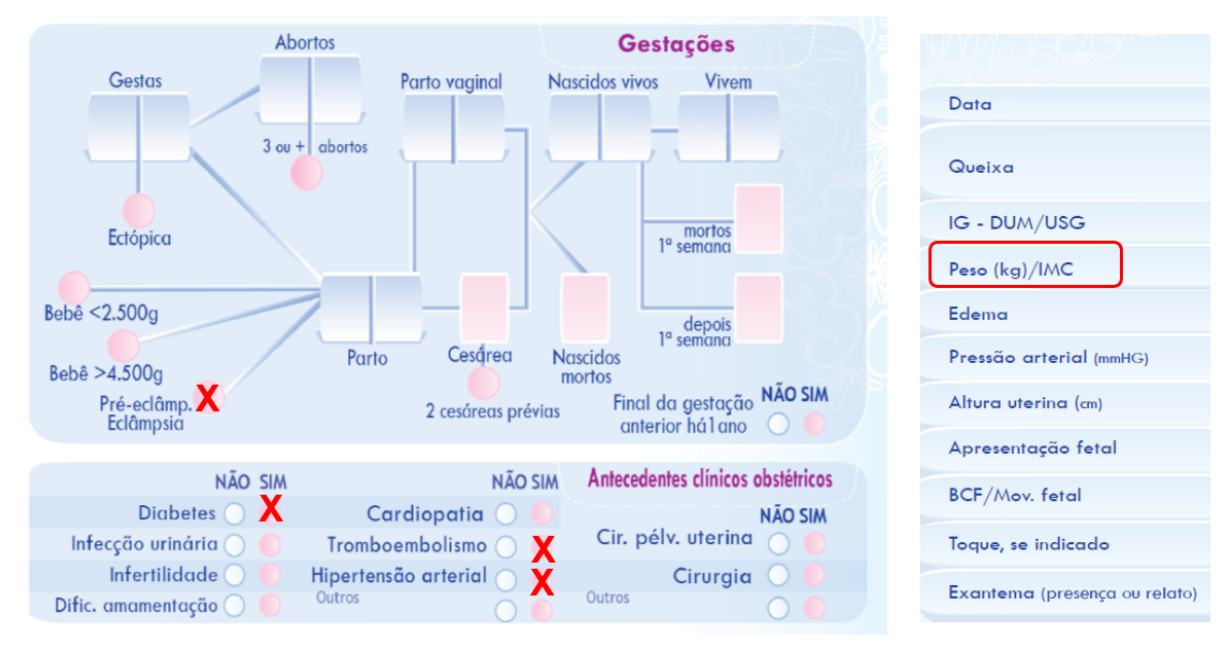
> Os fatores de risco podem ser identificados durante a primeira consulta de pré-natal e registrados na caderneta de gestante
Hipertensão crônica
Pré-eclâmpsia prévia
Diabetes pré-gestacional
Gestação gemelar
SAAF*
IMC>30
Perceba a caderneta da gestante. Como podemos ver, todos os fatores de riscos maiores podem ser facilmente identificados e registrados na caderneta da gestante.
Se a gestante apresentar 1 fator de risco maior ou 2 fatores de risco moderados, o uso de AAS e cálcio está indicado.
Prevenção
Algumas intervenções podem diminuir o risco de pré-eclâmpsia. As intervenções comprovadamente benéficas são:
- Uso de AAS e cálcio em gestantes de alto risco ou com baixa ingestão de cálcio.
-
Atividade física desde o início da gestação (150 minutos por semana).
Clique aqui e leia a nota técnica conjunta nº 251/2024 do Ministério da Saúde, que foi criada para estabelecer a suplementação universal de cálcio para gestantes.
Veja o sequenciamento para a identificação e prevenção de pré-eclâmpsia na imagem a seguir.
> Sinais de Alarme na Gravidez: Identificação e Manejo na Atenção Primária
Vimos anteriormente que, entre as circunstâncias e fatores relacionados à assistência à gestação, ao parto e ao puerpério a partir da causa da morte por hipertensão, muitos estão relacionados com a atenção primária.
O que não fazer:
- Na consulta de pré-natal o médico /enfermeiro não atenta para os sinais e sintomas da hipertensão;
- Ausência ou fragilidade no acompanhamento da gestante pela equipe da UBS;
- Falta de orientações sobre a conduta para a gestante quando aos sinais e sintomas da hipertensão.
-
Não identifica a hipertensão e não valoriza as queixas das gestantes e não solicita exames específicos ou ocorre demora na entrega dos resultados desses exames.
Isso significa que todos os profissionais da APS, incluindo o Agente comunitário de saúde devem estar muito atentos aos seguintes pontos:
Toda medida de PA alterada deve ser acompanhada com atenção. Qualquer PAS ≥ 140 mmHg OU PAD ≥ 90 mmHg está alterada.
Se a alteração aparece pela primeira vez após 20 semanas, o diagnóstico de pré-eclâmpsia deve ser considerado.
Gestantes com suspeita de pré-eclâmpsia precisam ser avaliadas em hospital com o objetivo de confirmar o diagnóstico e avaliar a gravidade da doença, se o diagnóstico for confirmado. Essa avaliação deve ser realizada assim que a suspeita aparece.
Gestantes com HAC ou pré-eclâmpsia devem manter PA < 140/90 mmHg. Se a pressão arterial estiver acima desse valor, algum hipotensor deve ser iniciado; e se já estiver em uso de hipotensor, a dose deve ser ajustada pelo médico.
Pacientes com HAC e/ou pré-eclâmpsia podem ser acompanhadas na comunidade, se a pressão estiver controlada e não existirem outros sinais de gravidade.
Os profissionais de ACS devem conhecer os sinais de alarme e procurar atendimento a qualquer momento, se aparecer qualquer um dos sinais de alarme.
| Sinais de alarme | |
|---|---|
|
Sinais e sintomas |
|
|
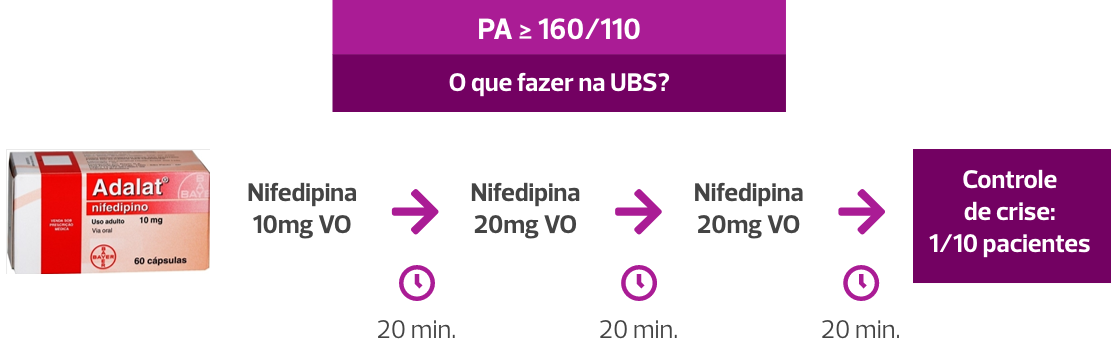
Crise hipertensiva |
PA ≥ 160/110 é uma emergência médica. A crise hipertensiva aumenta o risco de acidente vascular cerebral e morte. Um atendimento imediato é necessário, com o objetivo de diminuir os níveis pressóricos.
|
Na vigência de uma crise hipertensiva, o tratamento deve começar o mais rápido possível. Idealmente, em até 30 minutos após o diagnóstico. Todas as gestantes com crise hipertensiva devem ser encaminhadas para uma unidade hospitalar. Mas, se ela está numa UBS, o tratamento já pode ser iniciado com Nifedipina de ação rápida, em comprimidos de 10 mg. É simples, seguro e efetivo.
A escolha dos medicamentos deve ser feita pelo médico. Todavia, se o agente comunitário de saúde conhece os medicamentos e as doses, pode conversar com a gestante e verificar se o uso está correto. O médico deve sempre anotar na Caderneta da Gestante todas as vezes que prescrever algum medicamento ou modificar a dose. Perceba na imagem da caderneta de vacinação.
Os medicamentos mais utilizados na gestação, para controle da pressão arterial, são a Metildopa e a Nifedipina.
Conheça a orientações referentes a cada medicamento:
| Medicamento | Orientações |
|---|---|
| Metildopa |
|
| Nifedipina |
|
Dica!
Medir a pressão a cada 1-2 dias por até 2 semanas
após a
transferência para a
atenção primária:
PA ≥ 140/90 – ajustar posologia de hipotensores.
PA
< 120/70 – diminuir dose, suspender hipotensores.
Como vimos, é importante ter olhar atento para a hipertensão na gravidez. O acompanhamento precoce e contínuo pode salvar vidas. Continuem atentos aos sinais e orientem as gestantes sobre a importância do pré-natal. Juntos, podemos promover gestações mais seguras e saudáveis.
Atividade
Em relação à hipertensão na gravidez, é correto afirmar que:



