Saúde dos Povos e Comunidades Tradicionais
Olá! Essa é a última aula do Módulo 1 do curso Covid-19 e a atenção à gestante em comunidades indígenas e tradicionais. Ao final da aula, você vai ser capaz de:
-
Entender as desigualdades em saúde.
-
Conhecer a Política Nacional de Saúde Integral das Populações do Campo e Floresta.
-
Conhecer a estrutura da Atenção à saúde da população ribeirinha.

Para uma experiência de aprendizagem mais ampla, assista aos vídeos e visite os materiais e links externos que estão disponíveis ao longo do texto. Eu vou sempre te indicar materiais que podem contribuir para o seu aprendizado.
Essa aula é parte do curso Enfrentamento da Covid-19 no contexto dos povos indígenas, do Campus Virtual Fiocruz.
Desigualdades em saúde
A Organização Mundial de Saúde (OMS), organismo sanitário internacional integrante da Organização das Nações Unidas, define a saúde como estado de completo bem-estar físico, mental e social, e não somente a ausência de doenças. Portanto, o gozo do mais alto padrão de saúde possível é um dos direitos fundamentais de todo ser humano, sem distinção de raça, religião, crença política, condição econômica ou social.
No Brasil, a saúde é direito de todos e dever do Estado, garantido mediante políticas sociais e econômicas que visem à redução do risco de doença e de outros agravos e ao acesso universal e igualitário às ações e serviços para sua promoção, proteção e recuperação. A Constituição Federal de 1988 estabeleceu o direito à saúde de forma universal e integral, a ser garantida pelo Estado e foi estabelecida a criação do Sistema Único de Saúde (SUS). Por conseguinte, o SUS inovou a gestão pública ao trazer o controle social para as suas bases, com a constante pactuação de metas, juntamente à população, representando um relevante ganho em política, democracia e participação social.
Entretanto, diversos estudos apontam as desigualdades em saúde no Brasil, principalmente em subgrupos populacionais. Nesse contexto, é importante esclarecer que o termo desigualdade em saúde refere-se de maneira genérica às diferenças na saúde dos indivíduos ou dos grupos. Qualquer aspecto quantificável da saúde que varie entre indivíduos ou conforme grupos socialmente relevantes pode ser denominado de desigualdade em saúde. Nesta definição não há qualquer juízo moral questionando se as diferenças observadas são aceitáveis ou justas.
O contexto brasileiro apresenta desigualdades sociais históricas bastante expressivas. Isso se reflete na saúde da população brasileira, fazendo com que os determinantes sociais de saúde sejam grandes protagonistas e gerem desiguais possibilidades de acesso a bens e serviços, incluindo a oferta dos serviços de saúde, bem como diferentes chances de exposição aos fatores que determinam a saúde e a doença e por fim as diferentes chances de adoecimento e morte.

Desigualdades em saúde no tempo de pandemia: por que os vulneráveis sofrem mais?
As desigualdades sociais e o seu impacto na saúde são um tema presente e preocupante. Por isso, vários pesquisadores discutem seus impactos e possíveis soluções. Se você quiser aprofundar essa reflexão com a gente, assista esse debate, proposto pela Fiocruz Minas. Nele o coordenador do Centro de Relações Internacionais em Saúde da Fundação Oswaldo Cruz (CRIS/Fiocruz), Paulo Buss; o pesquisador sênior da Fiocruz Minas, Rômulo Paes de Sousa; e o pesquisador da Fiocruz Bahia e coordenador do Centro de Integração de Dados e Conhecimentos para a Saúde (CIDACS), Maurício Lima Barreto conversam sobre o tema.
Em geral é no cenário rural que essas desigualdades se intensificam quando se trata de atenção à saúde de povos e comunidades tradicionais, como os indígenas, ribeirinhos, pescadores, extrativistas, seringueiros, castanheiros, agricultores, entre outros. Entretanto, na perspectiva de reduzir a desigualdade em saúde entre os subgrupos populacionais brasileiros, diversas políticas de saúde e arranjos organizativos têm sido criados e implementados no SUS visando a melhoria do acesso à saúde dos povos e comunidades tradicionais, que serão abordados a seguir.

Política Nacional de Saúde Integral das Populações do Campo e Floresta
A população rural brasileira caracteriza-se por uma diversidade étnica, de povos, religiões, culturas, sistemas de produção e padrões tecnológicos, segmentos sociais e econômicos, de ecossistemas e de uma rica biodiversidade. Desse modo, a riqueza do Brasil rural vai muito além de seus recursos naturais, pois se encontra também na diversidade, representada pelas populações tradicionais quilombolas, por povos indígenas, povos das florestas (agroextrativistas, seringueiros), povos do cerrado, do semiárido, da caatinga, dos campos, das montanhas, dos pampas e do pantanal, pelas comunidades ribeirinhas, pelas vilas litorâneas de pescadores artesanais e dos manguezais e pelas mulheres quebradeiras de coco babaçu das florestas de palmares.
Mais de 15% da população brasileira vivem em áreas rurais, sendo que pouco menos da metade (46,7%), destas, vivem em extrema pobreza. Nesse contexto, pode-se inferir que as populações que vivem no campo brasileiro apresentam perfil de extrema pobreza, onde 53% dos domicílios não estão ligados à rede geral de esgoto ou fossas sépticas; 48% dos domicílios rurais em extrema pobreza não estão ligados à rede geral de distribuição de água e não têm poço artesiano ou nascente na propriedade; 71% são negros (pretos e pardos); 26% são analfabetos e 59% estão concentrados na região nordeste (IBGE, 2010).
PORCENTAGEM DA POPULAÇÃO QUE VIVE EM ÁREA URBANA, POR REGIÃO (2015)
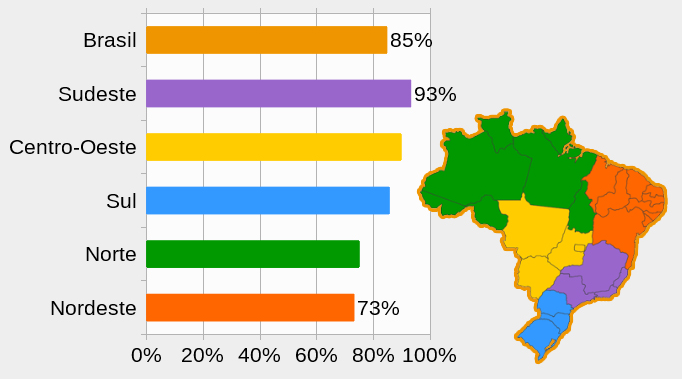
Para atender às necessidades de atenção à saúde destas populações, o Ministério da Saúde criou um grupo de trabalho para elaborar a Política Nacional de Saúde Integral das Populações do Campo e da Floresta (PNSIPCF).
Essa política foi aprovada na 14ª Conferência Nacional de Saúde é considerada um marco histórico na saúde e um reconhecimento das condições e dos determinantes sociais do campo e da floresta no processo saúde/doença. Trata-se do fruto de debate com representantes dos movimentos sociais, que deu origem à Portaria n° 2.866/2011, instituindo a política no âmbito do SUS, um instrumento norteador e legítimo do reconhecimento das necessidades de saúde das referidas populações.
A PNSIPCF tem como objetivo melhorar o nível de saúde das populações do campo e da floresta, por meio de ações e iniciativas que reconheçam as especificidades de gênero, de geração, de raça/cor, de etnia e de orientação sexual, objetivando o acesso aos serviços de saúde; a redução de riscos à saúde decorrentes dos processos de trabalho e das inovações tecnológicas agrícolas; e a melhoria dos indicadores de saúde e da sua qualidade de vida. São objetivos específicos dessa política:
I - garantir o acesso aos serviços de saúde com resolutividade, qualidade e humanização, incluindo as ações de atenção, as especializadas de média e alta complexidade e as de urgência e de emergência, de acordo com as necessidades e demandas apontadas pelo perfil epidemiológico da população atendida;
II - contribuir para a redução das vulnerabilidades em saúde das populações do campo e da floresta, desenvolvendo ações integrais voltadas para a saúde do idoso, da mulher, da pessoa com deficiência, da criança e do adolescente, do homem e do trabalhador, considerando a saúde sexual e reprodutiva, bem como a violência sexual e doméstica;
III - reduzir os acidentes e agravos relacionados aos processos de trabalho no campo e na floresta, particularmente o adoecimento decorrente do uso de agrotóxicos e mercúrio, o advindo do risco ergonômico do trabalho no campo e na floresta e da exposição contínua aos raios ultravioleta;
IV - contribuir para a melhoria da qualidade de vida das populações do campo e da floresta, incluindo articulações intersetoriais para promover a saúde, envolvendo ações de saneamento e meio ambiente, especialmente para a redução de riscos sobre a saúde humana;
V - reconhecer e valorizar os saberes e as práticas tradicionais de saúde das populações do campo e da floresta, respeitando suas especificidades;
VI - promover planejamentos participativos capazes de identificar as demandas de saúde das populações do campo e da floresta e definir metas, estratégias e ações específicas para sua atenção;
VII - incluir no processo de educação permanente dos trabalhadores de saúde as temáticas e os conteúdos relacionados às necessidades, demandas e especificidades das populações do campo e da floresta, considerando a interculturalidade na atenção aos povos e comunidades tradicionais;
VIII - apoiar processos de educação e informação das populações do campo e da floresta sobre o direito à saúde;
IX - apoiar a expansão da participação das representações dessas populações nos Conselhos de Saúde estaduais, distrital e municipais e em outros espaços de gestão participativa;
X - promover mecanismos de informação e comunicação, de acordo com a diversidade e as especificidades socioculturais;
XI - incentivar a pesquisa e a produção de conhecimento sobre os riscos, a qualidade de vida e a saúde das populações do campo e da floresta, respeitando as especificidades de geração, raça/cor, gênero, etnia e orientação sexual; e
XII - promover o fortalecimento e a ampliação do sistema público de vigilância em saúde, do monitoramento e da avaliação tecnológica sobre os agravos à saúde decorrentes do uso de agrotóxicos e transgênicos.

Existem algumas doenças que são bastante frequentes no nosso ambiente de campo e floresta, como a febre amarela, doença de Chagas, leishmaniose e a malária. Inclusive, na Amazônia, a maioria dos casos de malária é registrada em ambientes rurais. E temos sérios desafios para o controle dessa doença por aqui.
Se você quiser saber mais sobre a Malária na Atenção Primária à Saúde, o pessoal do Nescom/UFMG preparou um excelente material sobre o assunto.

Fonte: Nescom/UFMG
Atenção à saúde da população ribeirinha
O termo ribeirinho é usado no Brasil e principalmente na Amazônia Legal para se referir às populações humanas que moram nas margens dos rios, vivem geralmente da extração e manejo de recursos florestais, aquáticos e da agricultura familiar. Elas possuem um vasto conhecimento em cultivo e preservação da fauna e da flora, herdadas dos seus ancestrais.
As populações ribeirinhas construíram uma identidade sociocultural e política próprias, evidenciadas nas relações de trabalho, na educação, na religião, nos hábitos alimentares e familiares.
Os rios têm um grande poder simbólico para os ribeirinhos, influenciando inclusive na construção de suas moradias, utilizando-se a madeira como alternativa principal. As palafitas normalmente de frente para o rio, construídas alguns metros acima do nível do rio para evitar que sejam alagadas durante as enchentes e as casas flutuantes que acompanham os níveis das águas à medida que o rio enche ou seca. Em muitos lugares da Amazônia as estações correspondem à combinação dos regimes fluvial (enchente, cheia, vazante e seca) e pluvial (inverno e verão).

Fonte: Conhecendo a Atenção Primária Ribeirinha (Farias, 2021) - ARES/UNASUS
Para as populações ribeirinhas, o transporte hidroviário é praticamente a principal alternativa de transporte na Amazônia, considerando que as rodovias são restritas e quando existem não oferecem boas condições de trânsito. Portanto, a mobilidade humana dos ribeirinhos ocorre primordialmente por meio dos rios, lagos e igarapés utilizando diversos tipos de embarcações adequadas para as necessidades e o modo vida na região.
Dentre essas embarcações, predominam entre os meios de transporte: as canoas com ou sem motores rabetas, as voadeiras com os motores de popa e os barcos regionais que possuem fácil sistema de arranque e uma boa relação custo benefício.

Fonte: Conhecendo a Atenção Primária Ribeirinha (Farias, 2021) - ARES/UNASUS
Esses grupos populacionais culturalmente diferenciados, que se reconhecem com formas próprias de organização social, ocupam e usam territórios e recursos naturais como condição para sua reprodução social, cultural, religiosa, ancestral e econômica.
Nesse sentido, os ribeirinhos validam a herança histórica de que são miscigenados em razão de vários processos colonizatórios, onde cada comunidade ribeirinha possui peculiaridades que refletem nas relações de trabalho, nos hábitos e na organização familiar. No seu cotidiano utilizam uma gama de conhecimentos, inovações e práticas transmitidos pela tradição de geração a geração.
Para atender essas populações, a Política Nacional de Atenção Básica (PNAB) proporcionou uma mudança significativa no que se refere às ações da saúde no território ribeirinho, criando equipes e equipamentos de saúde adequados às necessidades da região amazônica por meio das Equipes de Saúde da Família Ribeirinha (ESFR) e Equipes de Saúde da Família Fluviais (ESFF) . As equipes de Saúde Ribeirinha e Saúde Fluvial para as áreas da Amazônia Legal e Pantanal foram inovadoras na atenção integral das populações da floresta.

Entenda as Equipes de Saúde da Família Ribeirinha
As Equipes de Saúde da Família Ribeirinha nos dão todo o apoio necessário para cuidar da nossa saúde. Quer saber um pouco mais sobre como funcionam essas equipes? Veja a explicação da professora da Universidade do Estado do Amazonas (UEA) e Escola Superior de Ciências da Saúde (ESA), Jacqueline Sachett.
As ESFR desempenham a maior parte de suas funções em Unidades Básicas de Saúde construídas/localizadas nas comunidades pertencentes à área adscrita e cujo acesso se dá pelos rios; já as ESFF desempenham suas funções em Unidades Básicas de Saúde Fluviais (UBSF). Em ambos os arranjos, as equipes são compostas por: um enfermeiro, um técnico ou auxiliar de enfermagem, um médico e doze Agentes Comunitários de Saúde. Em regiões endêmicas, também pode fazer parte da equipe um microscopista. As equipes fluviais credenciadas em Saúde Bucal devem incluir ainda, na equipe mínima, um cirurgião-dentista e um técnico/auxiliar em saúde bucal.
No modelo tradicional de atenção, o usuário vai até o serviço de saúde de seu território em busca de atendimentos básicos ofertados na Unidade Básica de Saúde, enquanto que, no modelo fluvial, o serviço se desloca até as comunidades ribeirinhas por meio da UBSF. Dessa forma, a PNAB dá flexibilidade suficiente para que a UBSF não tome como critério a distância em quilômetros para definir a população assistida, mas sim, o número de usuários residentes nas calhas dos rios por onde ela navega, não ultrapassando o número máximo de 3.500 pessoas por equipe de saúde.

Atendimento numa UBS Fluvial
A gente, aqui nas comunidades ribeirinhas, tem um atendimento bem diferente do que acontece na cidade. Foi o Dr. Luiz que me contou. Parece que lá na cidade, tem um dia pra atender cada pessoa - tipo um dia quem tem pressão alta, outro, as gestantes, como eu, outro dia, atende criança. Aqui acontece tudo junto.
Se você ainda não conhece nosso atendimento, clique em "A experiência de humanização em Borba - AM" e saiba mais!
O estudo Saúde em vista: uma análise da Atenção Primária à Saúde em áreas ribeirinhas e rurais amazônicas identificou os principais atendimentos das ESFF: as consultas de pré-natal com testagem sorológica para Sífilis e HIV; atendimentos de saúde bucal a gestantes; coleta de material para exame citopatológico do colo uterino; atendimento de pacientes hipertensos e diabéticos.
Além dos arranjos organizativos ancorados na Atenção Básica, também pode ser mencionado o aumento da cobertura do Serviço de Atendimento Móvel de Urgência (SAMU) para as populações ribeirinhas.

Esse atendimento é realizado pelas "ambulanchas" - uma unidade móvel fluvial estruturada com equipamentos e profissionais qualificados para resgatar as populações tradicionais que necessitam de assistência de saúde imediata. Esse serviço é operacionalizado pelas Secretarias Municipais de Saúde.

Pois é, gente! Como vocês viram, muito se avançou até o momento no que se refere à diversidade de arranjos organizativos de saúde voltado a povos e comunidades tradicionais, considerando as nossas peculiaridades loco-regionais. Mesmo assim, grande parcela do nosso povo e das nossas comunidades ainda não tem acesso ao saneamento básico, por exemplo. As barreiras geográficas e econômicas também limitam nosso acesso aos serviços de saúde. Com isso, as doenças arraigadas à pobreza ainda são prevalentes entre a gente. Por isso, ainda é preciso uma implementação mais efetiva por parte das três instâncias de governo para impulsionar a oferta de serviços de saúde e alcançar maior capilaridade. Contamos com você, profissional de saúde do SUS, para avançarmos ainda mais!
Chegamos ao fim da aula!
Nessa aula, você viu como as desigualdades sociais têm impacto na saúde. Também conheceu os principais objetivos da Política Nacional de Saúde Integral das Populações do Campo e Floresta e como é estruturada a atenção à saúde da população ribeirinha.
Vamos para o próximo Módulo?
