MÓDULO 1 | AULA 1 Vigilância em Saúde: trajetórias globais e o percurso brasileiro
A vigilância em saúde no Brasil: trajetória histórica
Primeiras práticas de vigilância no Brasil
Durante o período colonial e o início do Império, a medicina oficial, restrita a médicos formados na Europa e voltada às elites, convivia com práticas populares, parteiras, curandeiros e a assistência das Santas Casas de Misericórdia. Epidemias de parasitoses, tuberculose, sífilis, malária, febre amarela e, sobretudo, varíola, revelavam a fragilidade da medicina oficial e a ausência de políticas públicas.

Com a chegada da Corte em 1808, surgiram estruturas estatais como a Fisicatura-mor e a Provedoria-mor de Saúde. Após a Independência, a saúde pública passou às câmaras municipais, restrita à vacinação contra a varíola e higiene urbana. Destacam-se a Sociedade de Medicina do Rio (1829), transformada em Academia Imperial de Medicina (1831), a criação das Faculdades de Medicina da Bahia e do Rio (1832) e, no fim do Império, órgãos como a Junta Central de Higiene Pública e o Conselho Superior de Saúde Pública (1886). Ainda assim, a assistência manteve-se concentrada na capital e sob responsabilidade filantrópica.
- Assista ao vídeo “Da colonização à abolição: a história das epidemias no Brasil” (2020) no Canal USP. O vídeo mostra uma retrospectiva sobre as principais doenças que abateram o Brasil desde a chegada dos colonizadores portugueses.
Na Primeira República, estados e municípios assumiram funções sanitárias, enquanto o governo central cuidava dos portos e do Distrito Federal. Em 1896, a criação da Diretoria Geral de Saúde Pública ampliou atribuições de fiscalização e estatística, e o Instituto Soroterápico Federal -futuro Instituto Oswaldo Cruz - destacou-se em pesquisa e imunobiológicos. Assim, até o início do século XX, predominavam práticas pontuais e reativas, mobilizadas diante de crises sanitárias, sem um sistema permanente de monitoramento.
Consolidação e institucionalização da vigilância no Brasil
No início do século XX, o crescimento urbano, a imigração e as epidemias impulsionaram campanhas de vacinação contra varíola e de controle de vetores contra febre amarela e peste bubônica. Em 1903, Oswaldo Cruz, à frente da Diretoria Geral de Saúde Pública (DGSP), implementou reformas com vacinação obrigatória, cuja imposição gerou a Revolta da Vacina (1904). A vacinação em massa contra a varíola consolidou-se como principal estratégia preventiva nesse período, embora enfrentasse resistências populares desde sua introdução.
- Assista ao vídeo “A Revolta da Vacina” (TV Senado, 2017). O vídeo conta como, em 1904, a obrigatoriedade da vacinação contra a varíola provocou forte reação popular no Rio de Janeiro. A falta de informação e o medo da vacina levaram a manifestações e confrontos, colocando em destaque o trabalho do sanitarista Oswaldo Cruz e os desafios da saúde pública na época.
Em 1918, a Liga Pró-Saneamento, liderada por Belisário Penna, defendeu o combate às endemias e a ampliação dos serviços, resultando na criação do Departamento Nacional de Saúde Pública (1919–1920), dirigido por Carlos Chagas, que expandiu ações de controle, fiscalização e produção de vacinas. Em 1923, a Lei Eloy Chaves instituiu as Caixas de Aposentadorias e Pensões, marco inicial da assistência previdenciária.

Até os anos 1930, a vigilância manteve-se restrita a centros urbanos, apesar da atuação de sanitaristas como Oswaldo Cruz e Chagas. A criação da Conferência Nacional de Saúde (1937) e sua primeira edição (1941) indicaram avanços, enquanto a SUCAM seguia responsável por campanhas verticais.
Com Vargas, em 1930, o Ministério da Educação e Saúde Pública (Mesp) centralizou ações. Na gestão de Gustavo Capanema (1934–1945), ampliaram-se campanhas (como a da febre amarela), criaram-se serviços nacionais por doença e delegacias regionais. Em 1942, o Serviço Especial de Saúde Pública (SESP), apoiado pelos EUA, iniciou atividades na Amazônia. Esse período consolidou o modelo campanhista centralizado, enquanto a assistência previdenciária expandia-se pelos Institutos de Aposentadorias e Pensões (IAPs), criados a partir de 1933, evidenciando a dualidade entre saúde pública e medicina previdenciária(Escorel; Teixeira, 2012).
A criação do Ministério da Saúde, em 1953, representou avanço limitado por restrições políticas e orçamentárias. Em 1956, o Departamento Nacional de Endemias Rurais (DNERu) passou a controlar agravos como malária e febre amarela. Nos anos 1960, os IAPs foram unificados no INPS, sem eliminar desigualdades no acesso. Nesse período, campanhas de erradicação — como as da varíola e da poliomielite — e a epidemia de meningite nos anos 1970 evidenciaram a necessidade de um sistema nacional mais estruturado. A campanha contra a varíola (1966–1973) fortaleceu unidades de vigilância e notificações, servindo de base para o posterior controle da poliomielite nos anos 1980.
A V Conferência Nacional de Saúde (1975) e a Lei nº 6.259/1975, regulamentada em 1976, instituíram o Sistema Nacional de Vigilância Epidemiológica (SNVE), com avanços como a padronização das fichas de notificação e óbito, a definição das doenças de notificação compulsória, a criação do Sistema Nacional de Laboratórios de Saúde Pública, o fortalecimento do Programa Nacional de Imunizações (PNI) e a ampliação da capacidade investigativa. Entre 1976 e 1979, mais de 500 unidades laboratoriais foram implantadas no país (Brasil, 2018; Campos; Minayo; Akerman, 2012).
Escute o áudio sobre a Reforma Sanitária, Constituição de 1988 e criação do SUS
Ampliação da vigilância nos anos 1990 e 2000
Com a Lei nº 8.080/1990, foi criada a Funasa, que incorporou o Centro Nacional de Epidemiologia (CENEPI) e o Departamento de Operações (DEOPE). O CENEPI estruturou a “inteligência epidemiológica” no Sistema Único de Saúde (SUS), difundindo o uso da epidemiologia e apoiando políticas, enquanto o DEOPE coordenava ações de prevenção e controle com estados e municípios.
- Leia o relatório final da 8ª Conferência Nacional de Saúde: Relatório Final. [S.l.]: Ministério da Saúde, 1986.
Nos anos 1990, a separação entre formulação e execução dificultou a descentralização, levando à criação dos Núcleos Estaduais de Epidemiologia, que pactuavam diretrizes, fortaleciam a formação e aprimoravam sistemas de informação em saúde como o SIM, o SINAN e o SINASC. Em articulação com Conselho Nacional de Secretários de Saúde (CONASS) e Conselho Nacional de Secretarias municipais de Saúde (CONASEMS), buscou-se reduzir a fragmentação, integrar a vigilância às redes de atenção - especialmente à atenção primária - e ampliar o escopo para agravos crônicos, violências e saúde do trabalhador. Nesse período, o CENEPI também impulsionou a formação de profissionais e a informatização, com apoio da Abrasco na aproximação entre academia e serviços. Apesar das dificuldades financeiras e de gestão, consolidou-se a epidemiologia nos serviços, preparando a criação da Secretaria de Vigilância em Saúde em 2003.
A redemocratização e a consolidação do SUS redefiniram o papel do Estado. Em 1991, o CENEPI tornou-se eixo organizador do SNVE, fortalecendo o protagonismo municipal e a integração da epidemiologia ao planejamento. Em 1999, a Portaria nº 1.399 estabeleceu responsabilidades interfederativas e instituiu repasses específicos para epidemiologia e controle de doenças, consolidando a descentralização.
Ainda em 1999, a Lei nº 9.782 criou o SNVS e a ANVISA, ampliando a regulação em um cenário de fraudes e riscos no mercado de medicamentos, alimentos e planos de saúde. O Termo de Ajuste e Metas pactuou objetivos com estados e, a partir de 2003, os repasses fundo a fundo também foram estendidos aos municípios para ações de média e alta complexidade. Houve avanços em capacitação, infraestrutura e fiscalização, mas persistiram limites como a fragmentação do SNVS, a centralização decisória, restrições orçamentárias (incluindo retenções no Tesouro) e um enfoque fiscalizatório próximo ao modelo médico-assistencial.
Nos anos 2000, a vigilância ampliou seu escopo para doenças e agravos não transmissíveis (DANTs), saúde do trabalhador, acidentes, violências e fatores ambientais. Em 2003, foi criada a SVS, reunindo áreas dispersas. Em 2004, a Portaria GM/MS nº 1.172 organizou seus domínios (transmissíveis; DANTs e fatores de risco; ambiental; análise de situação) e, em 2007, a Portaria GM/MS nº 1.956 incorporou a saúde do trabalhador, resultando na Política Nacional de Saúde do Trabalhador e da Trabalhadora (Brasil, 2018; Oliveira; Cruz, 2015). O Projeto VigiSUS (1999–2009) investiu em infraestrutura, informatização e recursos humanos, consolidando sistemas como o Sinan e qualificando a informação. Nesse contexto, o EpiSUS formou (e continua formando) quadros especializados em investigação de surtos, inspirado no modelo do CDC (Campos; Minayo; Akerman, 2012; Da Silva Junior, 2003; Oliveira; Cruz, 2015).
Assista ao vídeo sobre a história da saúde pública no Brasil.
Fiocruz. A história da saúde pública no Brasil: 500 anos na busca de soluções. [S.l.]: VideoSaúde Distribuidora da Fiocruz, 2016.
Desafios recentes e novas perspectivas (século XXI)
O século XXI trouxe desafios associados à globalização, emergências sanitárias e ameaças ambientais, demandando maior integração das áreas da vigilância. Em 2005, foi criado o Centro de Informações Estratégicas em Vigilância em Saúde (CIEVS), com funcionamento 24/7 (24 horas por dia, 7 dias por semana), responsável pela detecção precoce de ameaças, análise de notificações, articulação de respostas rápidas e atuação como ponto focal do Brasil junto à OPAS/OMS no Regulamento Sanitário Internacional.
A vigilância ambiental estruturou-se no final dos anos 1990 com indicadores baseados no modelo Força Motriz–Pressões–Situação Ambiental–Exposição–Efeitos–Ações (OMS), formalizada pelo Decreto nº 3.450/2000 (atribuições ao CENEPI) e pela IN SVS nº 1/2005, que instituiu o SINVSA. Em 2004, o Simpósio Internacional sobre Indicadores para a Gestão Integrada em Saúde Ambiental (Recife) consolidou o uso desses indicadores na análise saúde-ambiente e no desenho de políticas.
A SVS, criada em 2003, coordenou políticas estratégicas como a Política Nacional de Saúde do Trabalhador (2012) e a Política Nacional de Vigilância em Saúde (2018), além de fortalecer redes como a Rede Nacional de Atenção Integral à Saúde do Trabalhador (RENAST) e a Rede CIEVS. Em 2023, foi reestruturada como Secretaria de Vigilância em Saúde e Ambiente (SVSA), ampliando o escopo para integrar saúde humana, animal e ambiental sob a abordagem de Uma Só Saúde, diante de mudanças climáticas, desastres ambientais e violências.
Entre 2015 e 2016, o Brasil registrou cerca de 309 mil casos suspeitos de infecção pelo vírus Zika, com maior incidência nas regiões Nordeste e Sudeste e expressivo aumento entre gestantes, passando de 2.576 casos em 2015 para 23.195 em 2016. No mesmo período, foram notificados 10.555 casos de microcefalia ou outras alterações neurológicas, dos quais 1.950 foram confirmados como relacionados à infecção congênita pelo Zika vírus.
Poucos anos depois, a pandemia de covid-19 revelou, em escala global e nacional, como as desigualdades sociais amplificaram seus efeitos. No Brasil, até o final de 2022, foram registrados mais de 36 milhões de casos confirmados e mais de 700 mil óbitos.
A mortalidade foi mais elevada entre populações vulneráveis, especialmente nas grandes metrópoles como São Paulo, onde os óbitos se concentraram nos territórios periféricos
Em seguida, novos episódios reforçaram a importância da vigilância sanitária. Em dezembro de 2019, a Secretaria de Estado da Saúde de Minas Gerais identificou casos de insuficiência renal aguda e alterações neurológicas causadas por contaminação com dietilenoglicol em cervejas da marca Backer, resultando em 10 óbitos e 19 vítimas com sequelas permanentes. Já em setembro de 2025, bebidas adulteradas com metanol provocaram, até 13 de outubro, 5 óbitos em São Paulo e 32 casos confirmados em todo o país, sendo 28 no estado.
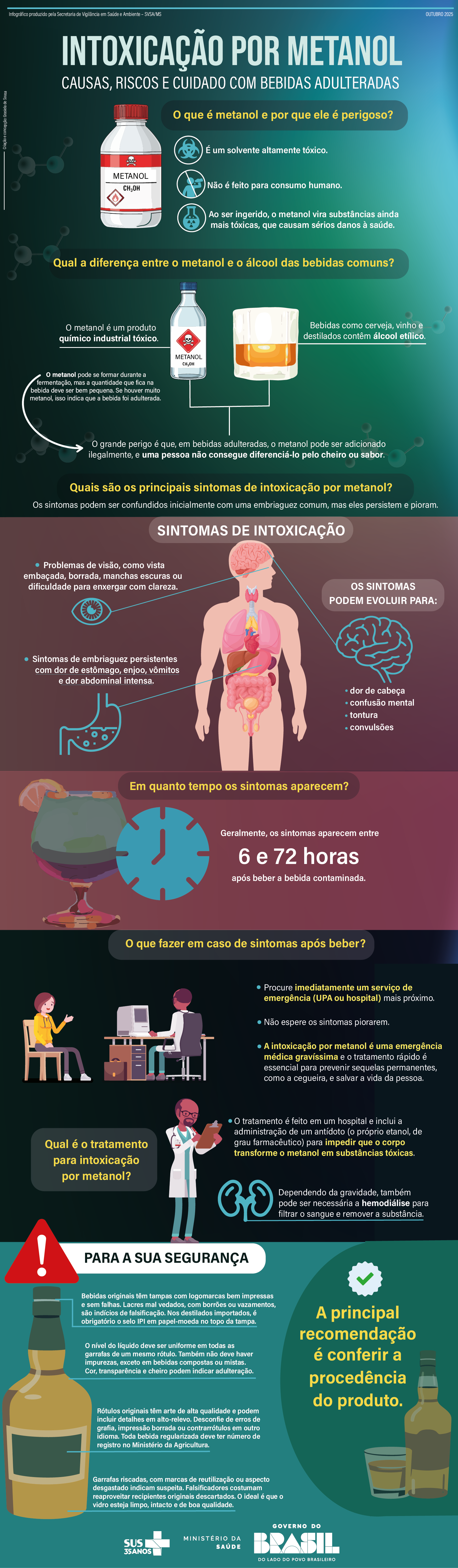
A vigilância em saúde no Brasil consolidou-se como eixo estratégico de proteção da população, articulando ações diante de emergências como o Zika e a covid-19. Apesar dos avanços institucionais e tecnológicos, os desafios impostos pelas desigualdades sociais e pelas novas ameaças sanitárias e ambientais reforçam a necessidade de manter um sistema cada vez mais integrado, ágil e equitativo.

