MÓDULO 1 | AULA 1 Vigilância em Saúde: trajetórias globais e o percurso brasileiro
Origens da vigilância em saúde no mundo
Primeiros registros e contribuições da Antiguidade
Os registros mais antigos de doenças datam de 3.180 a.C., durante o reinado do faraó Mempses, na Primeira Dinastia do Egito, representando o início da coleta sistemática de informações (Choi, 2012). Na Grécia Antiga, a medicina se vinculava a Asclépio, cultuado como deus da Medicina, cujas filhas simbolizavam modos complementares de cuidado: Panaceia, ligada à cura, e Higeia, relacionada à prevenção e ao equilíbrio entre ser humano e ambiente.
- Assista ao vídeo sobre a História das Epidemias com Leandro Karnal

Nesse contexto destacou-se Hipócrates (460–370 a.C.), considerado precursor da epidemiologia, que rompeu com explicações mágicas e religiosas ao afirmar que as doenças tinham causas naturais relacionadas ao ambiente, clima, água e hábitos de vida. Foi o primeiro a distinguir doenças agudas e crônicas e a introduzir os termos endemia e epidemia.
Sua obra Ares, Águas e Lugares, do século V a.C., marcou a transição para uma medicina laica e observacional, ao descrever a relação entre doenças e condições ambientais e originar a noção de miasma, segundo a qual enfermidades resultavam de “maus ares” de locais insalubres.
Avanços árabes e práticas medievais
Na Idade Média, enquanto na Europa Ocidental prevalecia a visão mágico-religiosa da doença, o mundo árabe desenvolvia uma medicina coletiva mais avançada. Nos califados de Bagdá e Córdoba, médicos como Avicena (980–1037) e Averróis (1126–1198) preservaram e ampliaram o legado hipocrático. Avicena, em sua obra Cânon de Medicina, defendia registros quantitativos das enfermidades, sendo referência nas universidades europeias até o século XVII.
Renascimento e início da vigilância organizada
![Fonte: Wellcome Library Gravura em metal do Doutor Schnabel [ou seja, Dr. Bico], um médico da peste na Roma do século XVII, acompanhada por um poema satírico macarrônico (''Vos Creditis, als eine Fabel, / quod scribitur vom Doctor Schnabel') em dísticos octossilábicos rimados.](../../media/images/modulo1/aula1-img2.jpg)
Durante a peste bubônica do século XIV, Veneza adotou inspeção de navios, isolamento de viajantes suspeitos e quarentenas de até quarenta dias, medidas depois replicadas em cidades como Marselha e reconhecidas como as primeiras ações concretas de vigilância em saúde. Entre os séculos XIV e XVI, a teoria do contágio, que atribuía a transmissão de doenças às pessoas e ao ar, fundamentou quarentenas e cordões sanitários, estratégias centrais para conter epidemias e viabilizar o comércio internacional.
Esse período coincidiu com transformações sociais ligadas ao surgimento do capitalismo e à valorização da racionalidade científica, o que contribuiu para a sistematização de práticas de saúde. Vigilância em larga escala, entretanto, só se consolidou no século XVII, com governos mais estáveis, sistemas de saúde organizados e métodos de classificação de doenças introduzidos por Thomas Sydenham.
Séculos XVII e XVIII: estatísticas vitais e medicina de Estado

Em Londres, em 1532, iniciou-se o registro sistemático das mortes por peste, posteriormente divulgado semanalmente como Bills of Mortality. John Graunt (1620–1674), em Natural and Political Observations Made upon the Bills of Mortality (1662), analisou esses dados para estimar populações, calcular óbitos por causas específicas e identificar padrões de mortalidade, inaugurando o uso das estatísticas vitais para orientar decisões públicas.
Entre os séculos XVII e XVIII, a teoria miasmática, reforçada pelo Iluminismo, associava epidemias ao ar poluído e às más condições urbanas, impulsionando medidas de saneamento (Barata, 2024). Nesse cenário, Johann Peter Frank defendeu a “medicina policial”, atribuindo ao Estado a responsabilidade pela saúde da população, com ações de saneamento, saúde escolar e prevenção de acidentes. Em 1779, publicou guia que sistematizou essas práticas, base da medicina de Estado.
Na França, a Sociedade de Medicina de Paris passou a contabilizar casos e, após a Revolução Francesa, consolidou-se a saúde como responsabilidade estatal. Nos Estados Unidos, surgiram as primeiras leis de notificação obrigatória em 1741, ampliadas em 1743 para incluir doenças como varíola e cólera.
Séculos XIX e XX: da consolidação científica à institucionalização da vigilância
No século XIX, a vigilância em saúde adquiriu caráter científico e social, ao relacionar doenças com condições de vida e organização social. Villermé demonstrou desigualdades na mortalidade em Paris, enquanto William Farr, na Inglaterra, criou taxas de mortalidade e revelou disparidades entre trabalhadores. Em 1854, John Snow mapeou a cólera em Londres, vinculando casos à bomba da Broad Street e reforçando o valor da análise de dados. Rudolf Virchow associou epidemias à pobreza e defendeu a Medicina Social.

Nesse período, relatórios e práticas consolidaram o papel científico da vigilância. O Relatório Shattuck (1850), nos Estados Unidos, recomendava censos regulares e padronização das causas de morte. Florence Nightingale, na Guerra da Crimeia, utilizou gráficos estatísticos para orientar decisões, e Edwin Chadwick destacou a relação entre pobreza e doença, defendendo intervenções sociais e sanitárias.
No início do século XX, as descobertas de Pasteur e Koch consolidaram a visão unicausal das doenças, priorizando quarentenas, vacinação e campanhas sanitárias, mas em detrimento dos determinantes sociais. Ainda assim, estudos como os de Goldberger relacionaram a pelagra à pobreza e à dieta inadequada, enquanto a gripe espanhola de 1918 expôs desigualdades, com maior mortalidade entre pobres e negros.

A vigilância moderna consolidou-se em 1946 com a criação do Communicable Disease Center (atual CDC), fortalecida em 1961 com o Morbidity and Mortality Weekly Report. Nesse contexto, Alexander Langmuir definiu a vigilância como observação contínua de doenças, baseada na coleta, análise, interpretação e disseminação de informações. No plano internacional, a OMS criou em 1965 sua Unidade de Vigilância Epidemiológica, passou a publicar relatórios em 1966 e, em 1969, a Assembleia Mundial da Saúde reconheceu a vigilância como função essencial da saúde pública, estruturada em coleta sistemática, análise organizada e disseminação oportuna da informação.
O termo “vigilância epidemiológica” foi proposto por Karel Raska em 1964 e adotado pela OMS em 1965, diferenciando vigilância de pesquisa: a primeira orienta ações imediatas de controle, enquanto a segunda busca testar hipóteses. Com o tempo, seu escopo ultrapassou as doenças infecciosas, passando a incluir doenças crônicas, violências, acidentes, fatores de risco e ambientais, tornando-se instrumento central da saúde pública contemporânea.
Século XXI: novos desafios
No século XXI, novas epidemias reafirmaram a importância da vigilância em saúde. O surto de Zika no Brasil, em 2015, revelou a transmissão congênita e sexual, tornando-se a primeira arbovirose conhecida com essa característica e destacando a necessidade de respostas rápidas diante de doenças emergentes. Ainda na década de 2010, desastres ambientais como os rompimentos de barragens em Mariana (2015) e Brumadinho (2019) mostraram a interdependência entre ambiente, trabalho e saúde, com problemas de exposição química, contaminação de água e solos, além de impactos duradouros na saúde mental e coletiva das populações atingidas.
Poucos anos depois, a pandemia de covid-19 evidenciou, em escala global, como as desigualdades sociais ampliam os impactos das doenças, com maior mortalidade entre populações vulneráveis.
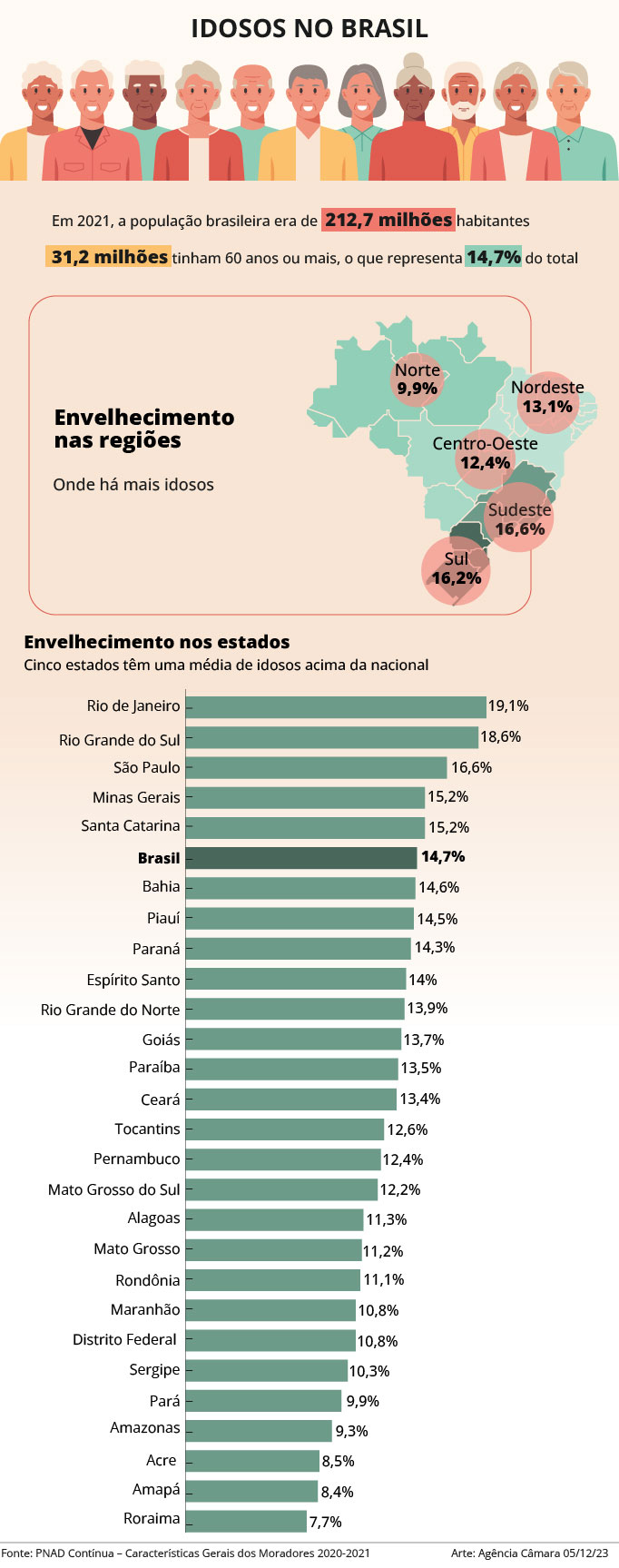
Paralelamente, o envelhecimento populacional impôs novos desafios à saúde pública. Esse processo está associado ao aumento de doenças crônicas como diabetes, sobrepeso e obesidade, exigindo da vigilância o fortalecimento do monitoramento de agravos, desigualdades e fragilidades funcionais para orientar políticas de envelhecimento saudável.
O gráfico a seguir apresenta a distribuição de pessoas com 60 anos ou mais no Brasil, destacando as diferenças regionais e estaduais.
As doenças e agravos não transmissíveis (DANTs), como cardiovasculares, câncer, diabetes e respiratórias, respondem por mais de 40 milhões de mortes anuais e são a principal causa de mortalidade mundial, em todas as faixas de renda. Estão relacionadas a fatores de risco modificáveis, como tabagismo, má alimentação, sedentarismo e consumo nocivo de álcool. A violência também permanece como grave problema de saúde pública no mundo. O Brasil apresenta taxas de homicídio muito superiores à média global e forte impacto sobre mulheres, crianças, população LGBTQIA+ e minorias étnico-raciais.
O Brasil segue entre os países com mais assassinatos de pessoas trans e travestis. Em 2024, foram registradas 122 mortes, segundo dados da Associação Nacional de Travestis e Transexuais (ANTRA). O país ocupa essa posição pelo 16º ano consecutivo, evidenciando a persistência da violência contra a população LGBTQIA+.
Por fim, as mudanças climáticas, intensificadas pelo uso de combustíveis fósseis, desmatamento e atividades industriais, agravam o aquecimento global e geram eventos extremos como secas, inundações e ondas de calor. Seus impactos incluem aumento de doenças cardiovasculares, respiratórias, renais, gastrointestinais, vetoriais e transtornos mentais, afetando sobretudo populações mais vulneráveis (Brasil, 2024).
Assim, a vigilância em saúde no século XXI deve integrar dimensões epidemiológicas, sociais, ambientais e territoriais, articulando informações em rede e de forma intersetorial, para orientar respostas oportunas diante de contextos cada vez mais complexos.

