Módulo 1 | Aula 3 Implicações éticas em saúde
A Ética e o conhecimento científico em saúde
Nos exemplos citados fica evidente a importância do conhecimento científico, especialmente o clínico e sanitário, na validação e justificação da conduta ética correta ou justa. O conceito-chave é a evidência científica. Assim, o dever de prescrever o tratamento de saúde que traga benefício, sem desprezar a experiência profissional, requer conhecimento baseado na ciência, nos dados epidemiológicos e nas pesquisas sociais, essenciais para o desenho de políticas públicas e como base para as exigências sociais de atuação dos governos. Veja alguns exemplos:
pan_tool_alt Clique nas imagens para visualizar as informações.

A mobilização feminista contra as desigualdades de gênero que incidem negativamente na saúde das mulheres. Um exemplo, seria a luta para reduzir os níveis altos de morte materna evitável, expressa de maneira grave no número maior de morte de mulheres negras, devido a combinação de diferentes sistemas de desigualdade e discriminação (interseccionalidade).

-
A mobilização de pessoas LGBTQIA+ em relação aos agravos e morte resultantes de violência física e simbólica contra gays e travestis.
-
Respeito ao uso do nome social para pessoas transgênero.
-
A não realização de exames ginecológicos de rotina nas mulheres lésbicas e homens trans.
Essas mobilizações revelam que a não discriminação como princípio ético é a chave da atenção integral à saúde desses grupos. Apontam que determinadas condutas discriminatórias são reproduzidas por profissionais no atendimento quando não utiliza determinada técnica recomendada, opta por outra técnica sem evidência científica ou, simplesmente, deixa de agir. Observa-se que as práticas em saúde são técnica-moral dependente (Schraiber, 1997) na medida em que acolhem um modo de viver e podem reproduzir ideologias histórica e socialmente localizadas, como racismo estrutural, discriminação em razão do gênero, orientação e condição sexual, eticamente e tecnicamente reprováveis. O papel crítico dos profissionais em relação às suas escolhas éticas e técnicas é a chave para uma boa atenção à saúde igualitária, efetiva e eficiente.
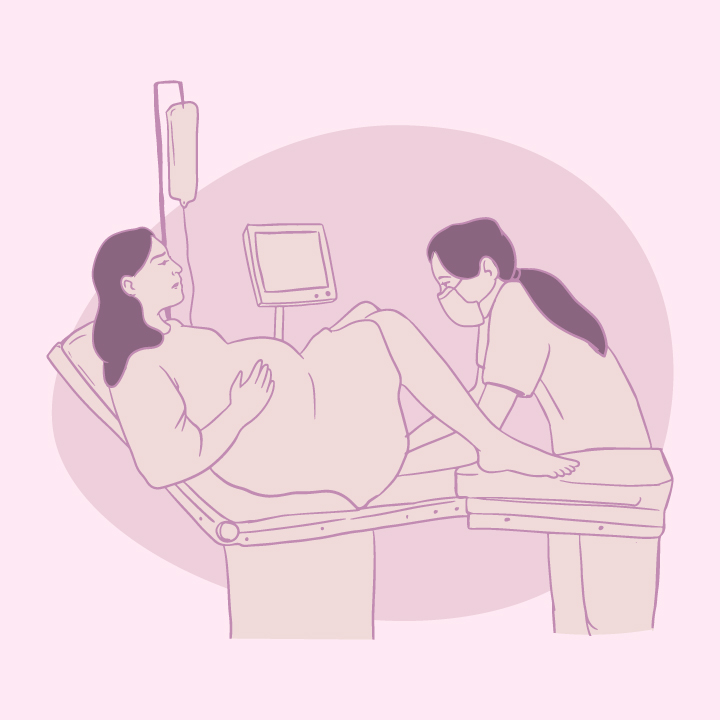
Outro exemplo é o uso da Episiotomia no parto, um procedimento cirúrgico que se tornou prática rotineira sem qualquer embasamento científico na prática obstétrica, com danos e sofrimentos evidentes às mulheres.
Atualmente, exige-se indicação precisa e consentimento para sua realização. Seu uso rotineiro é eticamente reprovável, sendo um tipo de violência obstétrica e contra a mulher.
Confira o documentário sobre violência obstétrica e mulheres negras chamado "Dor reprimida: violência obstétrica e mulheres negras".
Sinopse: Uma em cada quatro brasileiras que deram à luz já foi vítima de violência obstétrica. O tratamento hostil, seja na hora do parto, do pré-natal, do puerpério (pós-parto) ou numa situação de aborto, é ainda mais comum entre mulheres negras e de periferia. "A dor reprimida: violência obstétrica e mulheres negras" propõe um debate sobre o tema, partindo de depoimentos de mulheres e profissionais que vivenciaram este conjunto de atos desrespeitosos, abusos, maus-tratos e negligência contra as mães.
A reportagem “Estereótipos de que negras são mais fortes e resistentes levam mulheres a sofrer com falta de analgesia no momento do parto” de 2/3/2020, escrita por Rute Pina e Raphaela Ribeiro, com fotos de José Cícero, aborda dados da pesquisa, coordenada por Maria do Carmo Leal da Fundação Oswaldo Cruz, que atestam que as chances de uma mulher negra não receber analgesia chega a ser o dobro de uma mulher branca. São descritos episódios sobre o pouco preparo de profissionais para lidar com racismo no sistema de saúde e como ações judiciais podem ser aplicadas para garantir o direito à anestesia.
As leis brasileiras acolhem premissas éticas importantes na busca do conhecimento científico, fundamentados na máxima kantiana de proteção da vida humana e da integridade física e psicológica das pessoas como um fim em si mesmo, independente da vontade da pessoa ou de outros benefícios coletivos. Um exemplo é a regulamentação brasileira da ética em pesquisa em seres humanos que veda as intervenções nas pesquisas em ou com humanos que causem malefícios conhecidos, como o uso de placebo quando existe tratamento disponível efetivo. Igualmente a vedação à comercialização e livre doação de órgãos para fins de transplantes, mesmo com o consentimento da pessoa.
Segundo exigências extras em relação à pesquisa na população carcerária e outros grupos vulneráveis, com fundamento na preservação do princípio da autonomia, não se deve realizar pesquisa em sujeitos que não estejam livres de qualquer coerção. Apesar de não existir uma proibição legal limitando a capacidade civil das pessoas encarceradas decidirem sobre sua participação em pesquisa, eticamente, espera-se cuidados adicionais.
O raciocínio e os argumentos utilizados para sustentar aquela ação como correta podem diferenciar sua aceitação social, validá-los ou alterá-los conforme as dinâmicas de cada contexto. Confirmam, ainda, as premissas que fundam a Bioética, qual seja, para a definição de uma conduta profissional correta em saúde deve-se ainda recorrer a outras disciplinas, adotando uma perspectiva multi e interdisciplinar.