Módulo 3
Preparação e resposta às Emergências em Saúde Pública no Contexto da COVID-19
Algumas lições da pandemia por COVID‑19 no Brasil
O enfrentamento da pandemia por COVID-19 deve ocorrer concomitantemente com a preparação para prevenir e responder futuras ESP, tendo como base as lições aprendidas nas ações atuais, seus erros e acertos.
Dentre as lições aprendidas, temos algumas relacionadas a possibilidade real de contenção e interrupção da propagação através de medidas de saúde pública de forma consistente e em escala epidemiológica. Estas medidas sem dúvida envolvem a disponibilidade de vacinas e campanhas de vacinação (que demandam ações desde ampliação de lugares para vacinação acompanhadas de campanhas de estímulo, até busca ativa dos que não se vacinaram e não completaram o esquema vacinal), que devem ser combinadas com testagem, rastreamento de contatos, isolamento, quarentena, uso de máscaras, distanciamento físico, higiene das mãos e estratégias de comunicação eficaz com o público e apoio social e econômico.
Lições da crise e colapso do sistema de saúde no Brasil
Entre março e abril de 2021 o Brasil vivenciou uma crise e colapso do sistema de saúde. O número de casos diários atingiu até 100 mil e o de óbitos esteve acima de 3 mil, chegando a ultrapassar 4 mil em duas ocasiões; e as taxas de ocupação de Leitos UTI adultos no SUS acima de 80% na grande maioria dos estados e capitais.
Durante este período, o Observatório COVID-19 da Fiocruz passou a publicar boletins semanais contendo tanto o diagnóstico dos cenários epidemiológicos e situação dos serviços de saúde, como também sintetizou e organizou um conjunto de medidas de enfrentamento, tendo como base o monitoramento da pandemia através dos boletins anteriores (publicados desde julho de 2020), as experiências realizadas dentro e fora do país e a literatura científica com estudos avaliando as medidas.
As medidas foram organizadas em três grupos, que deveriam ser combinados e desenvolvidas de modo articulado, coerente, integrado e consistente para que pudessem produzir resultados.
GRUPO 1
Medidas
não-farmacológicas
Grupo 1
Medidas
não-farmacológicas
Com objetivo de controlar a propagação do vírus e o contínuo crescimento de casos, o que sobrecarrega as capacidades para o atendimento de casos críticos e graves e contribui para o acelerado e contínuo crescimento de óbitos, como foi visto naquele momento.
GRUPO 2
Medidas relacionadas ao sistema de saúde
Grupo 2
Medidas relacionadas ao sistema de saúde
Tinham como objetivo aliviar a sobrecarga dos serviços e colapso dos serviços de saúde, como também reduzir a mortalidade hospitalar por COVID-19, por desassistência e por outras doenças.
GRUPO 3
Políticas e
ações sociais
Grupo 3
Políticas e ações sociais
Tinham como objetivo mitigar os impactos sociais e sanitários da pandemia, principalmente nas populações mais vulneráveis.
No quadro abaixo, publicado no Boletim de balanço do total de 500 mil óbitos, foram sistematizadas medidas necessárias para reduzir exposição, transmissão e infecção de pessoas, identificação e cuidados dos que adoecem, e garantia da atenção para os casos em que há agravamento, combinadas com políticas e ações sociais.
| POLÍTICAS E AÇÕES DO SETOR DE SAÚDE | ||
|---|---|---|
| EXPOSIÇÃO | Reduzir exposição das pessoas e propagação do vírus através de medidas não farmacológicas | Política E AÇÕES SOCIAIS Identificação de situações de vulnerabilidade social Apoio social aos grupos vulneráveis |
| INFECÇÃO | Reduzir infecção de pessoas através de vacinas Vigilância de saúde para reduzir circulação de infectados, com ampliação da testagem, busca ativa e isolamento nos casos suspeitos e monitoramento e quarentena dos contatos |
|
| ADOECIMENTO | Identificação de grupos de risco por profissionais de ESF e reduzir vulnerabilidade por comorbidades dando continuidade aos tratamentos Cuidado individual dos casos suspeitos e casos não graves de COVID-19 |
|
| AGRAVAMENTO | Medidas para adequação de oferta de leitos, quantitativo de profissionais e condições de trabalho Medidas de gestão de medicamentos e insumos evitando desabastecimento |
|
A combinação deste conjunto de medidas é fundamental tanto para o enfrentamento da pandemia atual, como também para os novos e complexos desafios colocados pelos riscos de ESP futuras. Porém, demanda a governança e coordenação nacional como elementos centrais para as estratégias e ações, que ao mesmo tempo devem ser coerentes com os cenários epidemiológicos para o controle e propagação e com as capacidades do sistema de saúde.
Por sua vez, a governança e coordenação nacional demandam a articulação entre os diferentes poderes do Estado brasileiro (executivo, legislativo e judiciário), assim como dos diferentes níveis de governo (municipais, estaduais e federal), com participação das empresas, instituições e organizações da sociedade civil (de nível local ao nacional).
Medidas e decisões dissonantes neste contexto, ao mesmo tempo que corroem a confiança nas instituições que são fundamentais para o enfrentamento da pandemia, prolongam o sofrimento produzido pelos impactos sociais, econômicos e sanitários, produzindo uma crise humanitária simultânea.
Uma lição importante que se pode extrair desta pandemia é que esta articulação entre os diferentes poderes, setores e níveis de governo, além de organizações da sociedade deve ser um processo contínuo e permanente, desde o nível local e municipal até o nacional.
A implementação de Medidas não-farmacológicas deve combinar ações legais (leis e decretos, por exemplo) com campanhas nacionais, estaduais e municipais de comunicação com a sociedade, além de medidas de apoio social e econômico. Envolvem medidas de mitigação e contenção ou bloqueio que devem ser planejadas e avaliadas diariamente, para que possam ser planejadas e atualizadas regularmente, considerando os cenários epidemiológicos no curto (próximas dias), médio (próximas semanas) e longo (meses) prazos.
Desde o início da pandemia, as medidas não-farmacológicas de mitigação com objetivo de reduzir a velocidade da propagação, diminuir o pico de demanda de serviços de saúde (achatando a curva) e proteger àqueles com maior risco de doença grave contra infecções, tornaram-se fundamentais. Isto por se considerar que seria insustentável manter suspensas durante meses todas as atividades não essenciais, como demandado nas medidas de contenção ou bloqueio, de modo que estas medidas deveriam ser combinadas e alternadas de acordo com o cenário epidemiológico.
Medidas de mitigação envolvem combinar legislações e decretos com campanhas que ampliem e fortaleçam as medidas de distanciamento físico, além da ampliação da disponibilidade e o uso de máscaras e higienização das mãos. Por exemplo, se regulamentações governamentais sobre o uso de máscaras são importantes, sozinhas são insuficientes, devendo ser realizadas campanhas sobre a importância do uso e como usá-las, além da distribuição gratuita de máscaras em larga escala.
Resultados de um estudo publicado recentemente envolvendo 340 mil pessoas em 600 aldeias de Bangladesh nos oferece evidências de uma experiência realizada em larga escala social. Os resultados revelaram que nas 300 aldeias onde ocorreu intervenção, não só houve um crescimento substancial do uso de máscaras (em mais de três vezes), como também ampliou e fortaleceu as medidas de distanciamento físico entre as pessoas.
Em março e abril de 2021, num cenário de colapso do sistema de saúde, com cerca de 100 mil casos e 3 mil óbitos diários, as medidas de bloqueio (lockdown) com restrição da circulação e de todos os serviços não-essenciais nos municípios ou regiões metropolitanas que estavam nos limites de suas capacidades foram fundamentais, como demonstraram experiências adotadas no Brasil.
Saiba Mais
Foi neste contexto, que no dia 1 de março de 2021, o Conselho Nacional de Secretários de Saúde (CONASS) publicou a Carta dos Secretários Estaduais de Saúde à Nação Brasileira, na qual propunha “Maior rigor nas medidas de restrição das atividades não essenciais, de acordo com a situação epidemiológica e capacidade de atendimento de cada região, avaliadas semanalmente a partir de critérios técnicos [especificados em um documento do CONASS e CONASEMS de apoio a tomada de decisão], incluindo a restrição em nível máximo nas regiões com ocupação de leitos acima de 85% e tendência de elevação no número de casos e óbitos. Para tanto, são necessárias:
- A proibição de eventos presenciais como shows, congressos, atividades religiosas, esportivas e correlatas em todo território nacional;
- A suspensão das atividades presenciais de todos os níveis da educação do país;
- O toque de recolher nacional a partir das 20h até as 6h da manhã e durante os finais de semana;
- O fechamento das praias e bares;
- A adoção de trabalho remoto sempre que possível, tanto no setor público quanto no privado;
- A instituição de barreiras sanitárias nacionais e internacionais, considerados o fechamento dos aeroportos e do transporte interestadual;
- A adoção de medidas para redução da superlotação nos transportes coletivos urbanos;
- A ampliação da testagem e acompanhamento dos testados, com isolamento dos casos suspeitos e monitoramento dos contatos.
Neste período, a literatura científica internacional, com amostras em dezenas ou centenas de países, apontava importantes resultados, como:
O potencial das medidas de supressão ou bloqueio reduzirem a transmissão em até 80%.
A necessidade de combinar um conjunto de medidas de restrição das atividades não essenciais para que produzissem impacto na redução da transmissão, casos e óbitos, de modo que uma ou algumas medidas isoladas seria insuficiente.
O fato das medidas de supressão ou bloqueio demandarem certo tempo para que produzissem efeitos na redução da transmissão e casos, e por conseguinte, na redução das taxas de ocupação de leitos hospitalares para COVID-19 e óbitos.
Em relação a demanda de tempo, os resultados de pesquisas apontavam a necessidade de pelo menos 14 dias de adoção destas medidas para a redução das taxas de transmissão em cerca de 40%, sendo necessário também o monitoramento diário para acompanhar seus impactos na redução de casos, taxas de ocupação de leitos hospitalares e óbitos, podendo ser ampliado o tempo de acordo com os cenários.
Para Refletir
No contexto brasileiro, uma experiência que ganhou muito destaque naquele período foi a envolvendo os resultados do lockdown no município de Araraquara (SP), sintetizada abaixo.
Resultados preliminares do lockdown em Araraquara
Araraquara é um município do estado de São Paulo que possui população estimada em 2020 pelo IBGE de 238.339 habitantes. No mês de fevereiro o número de casos era alto e seu sistema de saúde se encontrava em crise. No dia 21 de fevereiro foi decretado o lockdown, com resultados positivos que demandaram mais de 14 dias.
A média móvel de casos era de 189 no dia 21 de fevereiro, quando foi decretado o lockdown reduzindo em cerca de:
- 16% em 10 dias (189 para 160)
- 26% em 15 dias (189 para 140)
- 40% em 17 dias (189 para 108)
- 58% em 29 dias (189 para 80)
O total de pessoas contaminadas em quarentena reduziu em 42% depois de 17 dias, passando de 1.512, no dia 21 de fevereiro, para 635, em 10 de março.
E para os pacientes internados com COVID-19, em hospitais públicos e privados, 5 dias após o lockdown ainda foi observada elevação de 12% (passando de 218, em 21 de fevereiro, para 247, no dia 26), uma vez que os casos graves e críticos já tinham sido infectados nos dias anteriores. Ao longo de 17 dias houve redução de 19%, passando para 177 pacientes. Como o tempo de permanência em UTI dos pacientes internados apresenta variação (entre 3 -15 dias), os dados demonstram que, mesmo com a redução de casos, não há imediata redução de pacientes internados, de modo que a saída da zona de alerta crítica pode demandar, por vezes, mais dias além dos 14 iniciais previstos.
Tendo como referência os decretos municipais adotados em Fortaleza, Salvador e Araraquara naquele período (entre fevereiro e abril de 2021), apresentamos abaixo alguns exemplos de atividades e serviços essenciais e não essenciais, uma vez que em muitos contextos, atendendo a pressões de diferentes setores da economia atividades notadamente não essenciais foram consideradas essenciais.
O resultado é que em alguns estados e municípios, a listagem do que era essencial foi se tornando cada vez mais extensa, incorporando serviços e atividades que fogem deste escopo, exatamente em períodos que exigiam a adoção de medidas de bloqueio, durante as quais é de extrema importância que a maior parte da população fique em casa ou reduza significativamente sua circulação. Estudos realizados e comparando contextos distintos, como o de Manaus e Fortaleza, demonstram como a não adoção destas medidas resultaram em verdadeiras crises sanitárias e colapsos do sistema de saúde.
| PROPOSIÇÃO COM EXEMPLOS DE ATIVIDADES E SERVIÇOS ESSENCIAIS E NÃO ESSENCIAIS |
|
|---|---|
| Essenciais | Não Essenciais |
| Hospitais e demais estabelecimentos de saúde, serviços de atendimento médico, entre eles consultórios médicos, internato, serviços de enfermagem, clínicas de fisioterapia e clínicas e serviços de vacinação, e outros serviços de saúde e socorro a pessoas; | Eventos presenciais como shows, congressos, festas com mais de 8 pessoas, atividades religiosas, esportivas e correlatas; |
| Serviços odontológicos, para atendimento de emergência; | Atividades presenciais de todos os níveis da educação; |
| Laboratórios de análises clínicas; | Permanência em espaços públicos como praças, parques e praias; |
| Farmácias e drogarias; | Bares e Restaurantes, devendo estes funcionar apenas no esquema de entrega (“delivery”); |
| Clínicas veterinárias e lojas de produtos para animais; | Atos religiosos em igrejas e templos; |
| Imprensa, meios de comunicação e telecomunicação em geral; | Atendimento presencial ao público pelos órgãos e entidades da Administração Pública, substituído por atendimento “online” e telefônico; |
| Funerárias; | Equipamentos culturais públicos e privados; |
| Segurança pública; | Casas de festas e boates; |
| Limpeza urbana; | “Shoppings centers”, galerias e estabelecimentos congêneres; |
| Produção e distribuição de alimentos; | Salões de beleza e barbearias; |
| Assistência social e atendimento à população em estado de vulnerabilidade; | Clínicas de estética; |
| Telecomunicações e internet; | Academias de esportes de todas as modalidades, centros de ginásticas e estabelecimentos congêneres; |
| Serviço de call center; | Educação complementar não regulada; |
| Distribuidoras e revendedoras de água e gás; | Atividades de construção civil, incluídas as lojas de tintas e de materiais para construção. |
| Geração, transmissão e distribuição de energia elétrica; | |
| Correios; | |
| Postos de combustíveis; | |
| Transportadoras, armazéns e oficinas de veículos automotores, mediante agendamento, mantidas cerradas as portas; | |
| Atividades industriais; | |
Fonte: Boletim Observatório COVID-19 – Semanas epidemiológicas 12 e 13
Ao longo da pandemia, algumas cidades decretaram medidas de restrição de atividades e mobilidade da população. Porém, isto não foi padronizado e nem sincronizado entre os municípios que integram uma região de saúde ou região metropolitana. Como resultado, muitos municípios adotaram decisões isoladas, sem considerar a circulação de pessoas entre cidades, o que é ainda mais necessário em Regiões Metropolitanas, mantendo assim uma grande circulação de pessoas e taxas de transmissão.
A padronização e sincronização das medidas entre os municípios que integram determinadas regiões e com alta conexão é um aprendizado importante, que demanda um papel importante e fundamental de governança e coordenação estadual.
A adesão das medidas de contenção foi avaliada pelo Índice de Permanência Domiciliar (IPD), obtido com base em dados do Google Mobility Report, que oferecem um panorama da mobilidade urbana da população, em termos percentuais em referência a mobilidade observada em um período antes da pandemia.
A cidade de Salvador, que decretou medidas de contenção em 26 de fevereiro, atingiu uma alta adesão ao isolamento, permanecendo com IPD em torno de 55% ao longo de duas semanas, tendo sido prorrogadas as medidas. As medidas foram decretadas pelo governo de estado da Bahia, em acordo com prefeitos de toda Região Metropolitana (RM), e incluiu a cidade de Conde, não oficialmente pertencente à RM, mas que poderia ser também afetada.
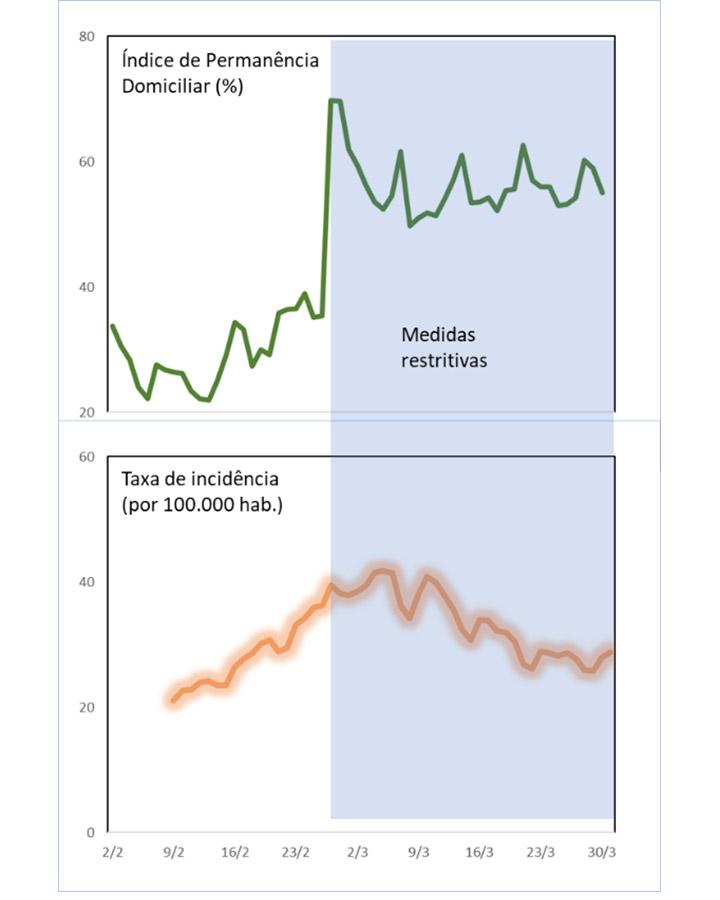
A imagem mostra a evolução do IPD em Salvador e a queda da taxa de incidência da COVID-19 em toda a RM de Salvador nos dias subsequentes. Nos primeiros dias após a decretação das medidas, houve uma estabilização na incidência e posterior redução para cerca da metade do número de casos após duas semanas das medidas. O efeito do lockdown foi percebido em toda a Região Metropolitana de Salvador, com maior impacto no município de Camaçari.
Experiências de outros países que já passaram por crises no seu sistema de saúde também servem de referência para nos trazer lições. Desde que os primeiros casos de COVID-19 foram identificados na Espanha e na Itália, no final de fevereiro de 2020, ambos os países apresentaram os piores indicadores da pandemia até o mês de abril de 2020.
08 /
03 /
2020
Como medida de enfrentamento e tentativa de frear a curva de transmissão e reduzir os indicadores de criticidade da pandemia, a Itália implementou o lockdown.
16 /
03 /
2020
Da mesma forma, a Espanha impôs um bloqueio com medidas de distanciamento social semelhantes às estabelecidas na Itália.
21 /
03 /
2020
A Itália prolongou o prazo do lockdown, e implementou medidas ainda mais restritivas: todas as empresas foram fechadas, com exceção das essenciais para as cadeias de abastecimento do país.
30 /
03 /
2020
O conjunto de exemplos anteriores demonstra a importância destas medidas para achatar a curva de casos e reduzir internações e óbitos, bem como a necessidade de modular a combinação delas (mitigação com bloqueio) e sustentar por mais tempo as medidas restritivas quando o cenário epidemiológico impuser.
Um estudo de Tobías (2020) apontou que após o primeiro lockdown, as tendências de incidência foram consideravelmente reduzidas em ambos os países. Na Itália, os casos diagnosticados diminuíram 42,1%, as mortes 58,2% e as internações na UTI 77,8%. Essa redução foi ainda maior na Espanha, onde os casos diagnosticados diminuíram 69,1%, os óbitos 77,8% e as internações em UTI 66,8%.
O conjunto de exemplos anteriores demonstra a importância destas medidas para achatar a curva de casos e reduzir internações e óbitos, bem como a necessidade de modular a combinação delas (mitigação com bloqueio) e sustentar por mais tempo as medidas restritivas quando o cenário epidemiológico impuser.
Medidas envolvendo o sistema de saúde
O período de crise e colapso do sistema de saúde também trouxe importantes lições no que se relaciona ao conjunto de medidas envolvendo o sistema de saúde e que devem ser antecipadas. Entre elas, a adequação de oferta de leitos e do quantitativo de profissionais com boas condições de trabalho e segurança, além da gestão de medicamentos e insumos evitando o desabastecimento. Se a assistência hospitalar e farmacêutica eram fundamentais, não poderiam estar dissociadas da ampliação das ações de saúde da Atenção Primária em Saúde (APS) com abordagem territorial e comunitária.
A ampliação do número de leitos em espaços físicos e com instalações adequadas, a contratação e capacitação de equipes, a adoção de protocolos atualizados para manejo clínico dos pacientes, a garantia de equipamentos e insumos em número suficiente que se mostraram urgentes no período mais grave da pandemia no Brasil só podem ser bem-sucedidas se forem continuamente planejadas, para evitar que se chegue à situação de colapso do sistema de saúde como a que vivenciamos também no Brasil.
Este planejamento deve envolver um processo contínuo de antecipação dos cenários, envolvendo desde a vigilância epidemiológica no nível local, estadual e nacional, às equipes da gestão da qualidade e dos núcleos de segurança do paciente que no âmbito hospitalar, que devem apoiar o trabalho dos profissionais e orientá-los quanto às medidas de proteção no trabalho e às boas práticas para a segurança do paciente, de modo a reduzir também a mortalidade hospitalar de internações por COVID-19.
Gestores de todos os níveis devem atualizar diariamente o painel de estoque de medicamentos e de outros insumos de interesse para o enfrentamento da COVID-19 – anestésicos, sedativos, bloqueadores neuromusculares, oxigênio medicinal entre outros. Outros medicamentos críticos para condições crônicas também devem ser monitorados para que não haja desabastecimento.
A aquisição de medicamentos deve ser providenciada com antecedência, acompanhando a velocidade de transmissão da doença, para obter estimativas mais aproximadas das necessidades futuras. Remanejamento de estoques também podem ser viabilizados entre hospitais e mesmo municípios. Neste aspecto, um documento elaborado pela Sociedade Brasileira de Farmácia Hospitalar e Serviços de Saúde (SBRAFH) para atender solicitação feita pelo CONASEMS, intitulado: Orientação para estimativa de consumo diário de medicamentos do kit intubação, por leito, conforme doses terapêuticas preconizadas serve como um bom exemplo de processo de gestão, que deve ser combinado com a permanente atualização dos cenários epidemiológicos no curto (dias) e médio (semanas) e longo (meses) prazos, combinando a demanda de internações com a oferta segura de insumos fundamentais para os cuidados em saúde.
A APS, em especial a Estratégia de Saúde da Família, no âmbito da gestão das secretarias municipais de saúde, possui um papel fundamental nas ações de contenção e mitigação. As equipes da Atenção Primária cobrem mais de 75% da população do país e as 44 mil equipes de Saúde da Família (ESF), envolvendo 260 mil Agentes Comunitários de Saúde (ACS), que assistem cerca de 64% da população. Os municípios com maior cobertura da APS possuem um importante e precioso recurso que deve ser fortalecido e ampliado em termos das seguintes ações:
- Vigilância em saúde, com ampliação da testagem e acompanhamento dos testados, com busca ativa para diagnóstico e isolamento dos casos suspeitos, bem como monitoramento dos contatos, principalmente nos municípios que possuam baixa capacidade laboratorial instalada. Estas ações são fundamentais para isolar casos e suspeitos, bem como para instituir a quarentena dos contatos, reduzindo a circulação de pessoas infectadas e exposição das pessoas, principalmente as que possuem fatores de riscos, como os idosos e com comorbidades.
- Identificação de grupos de risco, os profissionais de ESP e gestores de saúde locais possuem acesso a dados de pessoas com doenças crônicas (como as diabetes, hipertensão e AIDS), bem como gestantes de risco, que podem ter seus quadros clínicos agravados se perderem o vínculo com a atenção e o acesso a medicamentos e apresentarem condições de maior vulnerabilidade no caso de infecção pelo vírus da COVID-19. Esse cadastro deve ser permanentemente atualizado e usado para o rastreamento de grupos de risco.
A vigilância sobre a completude do esquema vacinal também precisa ser realizada, com ênfase na busca ativa de faltosos para administração da segunda dose da vacina, principalmente para os grupos populacionais vulneráveis. - Cuidado individual dos casos suspeitos e casos não graves de COVID-19, de modo que APS possa ser organizada e fortalecida no seu papel para reduzir ao máximo do número de casos que podem evoluir para os quadros críticos e graves que venham a demandar internações, através do acompanhamento precoce e contínuo dos casos confirmados e suspeitos, bem como dos contatos.
- Continuidade dos cuidados ofertados pela APS, criando condições para preservar as atividades de rotina de cuidados em saúde, mantendo as UBS de portas abertas, ainda que com redução dos atendimentos presenciais e/ou visitas domiciliares, com áreas de atendimento separadas para pacientes suspeitos de Síndromes de Respiratória Aguda Grave (SRAG) e para outros pacientes, e incrementar o atendimento à distância (contatos por telefone, tele consultas, entre outros). São medidas fundamentais para reduzir a evolução para quadros críticos e graves, a sobrecarga dos profissionais de saúde e dos hospitais, e o aumento do número de óbitos por COVID-19 e outras doenças, assim como a transmissão dentro dos serviços de saúde.
- Identificação de situações de vulnerabilidade social, especialmente aquelas decorrentes da pobreza, saúde mental, violência, entre outras; bem como o desenvolvimento de ações de educação em saúde para a prevenção descrita anteriormente, e de apoio ao isolamento e quarentena domiciliar, e, sempre que necessário, acompanhadas de ações de proteção social e assistência social que reduzam a fome e a insegurança alimentar.
- Ação comunitária e apoio social a grupos vulneráveis, envolvendo equipes de APS, com especial destaque para os ACS, em interação com lideranças, instituições e organizações locais, que podem contribuir, não somente para identificar e mapear os usuários e famílias de maior risco para COVID-19 (idosos, pacientes com doenças crônicas, pessoas em extrema pobreza ou com insegurança alimentar), como também reforçar e apoiar as medidas de prevenção, e integrar redes sociais locais para apoio na inscrição em programas sociais, na distribuição de cestas básicas e outras ações que possibilitem que as pessoas mantenham o isolamento e a quarentena, reduzindo a circulação e exposição de pessoas aos riscos de infecção.
Experiências bem sucedidas na APS e envolvendo estes temas estão disponíveis na iniciativa APS Forte no SUS – no combate à COVID-19, promovida pela Organização Pan-Americana da Saúde no Brasil (OPAS/OMS) e pelo Ministério da Saúde, com objetivo de dar visibilidade às boas práticas desenvolvidas pelos profissionais da Atenção Primária à Saúde (APS) do Sistema Único de Saúde (SUS) de todo país.
Políticas e ações sociais
A pandemia tem revelado de modo acentuado que embora todos possam estar expostos em algum grau, os riscos e impactos têm sido mais acentuados nos grupos com maiores vulnerabilidades, resultantes das desigualdades sociais e iniquidades em saúde.
Atenção
Esta situação, que envolve desigualdades estruturais, acentuadas pela conjuntura da pandemia, coloca alguns grupos em grande desvantagem para cumprir as medidas sanitárias (isolamento e quarentena), de mitigação e bloqueio (distanciamento físico e social, uso de máscaras e higienização das mãos), bem como no acesso aos serviços de saúde, incluindo exames diagnósticos, tratamento e reabilitação.
Neste contexto, o aumento da pobreza e da miséria, com elevação nos indicadores de insegurança alimentar e da fome, são questões fundamentais de saúde pública e de enfrentamento da pandemia.
Deste modo é fundamental que as políticas, estratégias e ações do setor saúde devem ser acompanhadas de políticas e ações sociais. Medidas como o auxílio emergencial sem dúvida contribuíram para o enfrentamento da pandemia, porém a descontinuidade no início de 2021 e sua redução tornaram-se aspectos críticos para enfrentamento da pandemia, particularmente no período entre dezembro de 2020 e o primeiro quadrimestre de 2021.
Para Refletir
A EXPERIÊNCIA DO CONEXÃO SAÚDE NO COMPLEXO DA MARÉ E A REDUÇÃO DAS MORTES POR COVID-19
No Brasil somente 116 municípios (2% do total) possuem entre 100 e 140 mil habitantes. O Complexo da Maré possui 140 mil habitantes e envolve um conjunto de pequenos bairros e favelas em uma realidade marcada pela pobreza e profundas desigualdades que caracterizam o país, tornando o enfrentamento da pandemia ainda mais complexo.
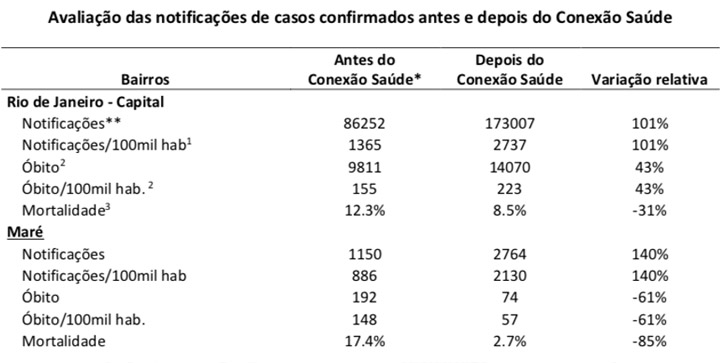
Mesmo com esta realidade desafiadora das favelas e do Complexo da Maré, que possui o tamanho populacional de um município de médio porte, o programa Conexão Saúde: de olho na COVID! conseguiu elevar as notificações (e com isso as medidas de isolamento e quarentena para os contactantes) e reduzir os óbitos e mortalidade por Covid-19 na Maré após 15 semanas de implementação.
O Conexão Saúde envolveu quatro frentes de atuação1:
- Testagem gratuita para Covid-19, tendo como porta de entrada o aplicativo Dados do Bem.
- Cuidados em saúde, de modo que sendo detectado positivo para Covid-19, o paciente passa a receber atendimento médico e psicológico via plataforma de Telemedicina no smartfone, ou nas cabines de Telemedicina, pensada para pacientes que não tem acesso à internet, envolvendo equipe de profissionais do SAS Brasil. A organização ainda conta com uma equipe de campo que monitora casos graves e entrega oxímetros para acompanhar a evolução dos sintomas.
- Apoio para o isolamento dos casos e quarentena dos familiares - para tentar evitar o contágio doméstico, assistentes sociais fazem uma avaliação das condições de moradia, que na maioria das vezes envolve casas apertadas e compartilhadas por várias pessoas, criando uma estratégia de isolamento para a família, ao mesmo tempo que são fornecidos kits de higiene, limpeza e quentinhas para garantir a alimentação durante os 14 dias de distanciamento físico. Além disso é disponibilizado um guia de isolamento domiciliar que foi produzido em parceria com especialistas da Fiocruz.
- Comunicação para combater notícias falsas e ao mesmo tempo divulgar os dados sobre infecções por Covid-19 e informações sobre prevenção no Complexo da Maré.
O programa Conexão Saúde envolve instituições de pesquisa e ONGs, com os moradores liderando várias das ações do programa. Participam: Fiocruz, Redes da Maré, Conselho Comunitário de Manguinhos, SAS Brasil e Dados do Bem e União Rio.
Síntese do Programa Conexão Saúde
Fonte: BBC Brasil “COVID: As lições da favela que reduziu mortes em 90% enquanto Rio vivia tragédia”

